О том, какие неприятности могут возникнуть после перенесённого заболевания, корреспондент АиФ.ru расспросила заведующего лабораторией вакцинопрофилактики и иммунотерапии аллергических заболеваний НИИ вакцин и сывороток им. Мечникова РАМН, профессора, д. м. н. Михаила Костинова и его ученицу — ассистента кафедры госпитальной терапии педиатрического факультета РНИМУ им. Пирогова Надежду Крюкову.
От чего зависит исход?
— Михаил Петрович, Надежда Олеговна, существует ли мировая проблема пневмофиброза? Обсуждается ли этот вопрос ещё где-то, кроме России?
 МК: Эффект «матового стекла» (проявление в лёгких процессов, при которых возникает снижение плотности лёгочной ткани — Ред.) выявили китайцы. А это означает, что не мы первые начали заниматься проблемой пневмофиброза — нарушающих дыхание специфических изменений в лёгочной ткани после перенесённого заболевания.
МК: Эффект «матового стекла» (проявление в лёгких процессов, при которых возникает снижение плотности лёгочной ткани — Ред.) выявили китайцы. А это означает, что не мы первые начали заниматься проблемой пневмофиброза — нарушающих дыхание специфических изменений в лёгочной ткани после перенесённого заболевания.
НК: Много информации поступает из разных стран о том, что лёгочный фиброз бывает обратим. Иногда мы видим это и в клинике. Конечно, пациенты совершенно разные, но исходим из того, какие поражения лёгочной ткани были во время заболевания и во что это потом вылилось.
МК: Проблема есть, но недуг имеет благоприятный исход, который зависит от многих факторов.
— В чём опасность заболевания и когда исход бывает благоприятным?
МК: Исход пневмофиброза может зависеть от возраста человека, тяжести течения заболевания, своевременно назначенного лечения, иммунной системы человека, от его хронической патологии бронхо-лёгочной системы, аутоиммунных заболеваний и других факторов. Поэтому, если возьмём поражение лёгких у молодого человека примерно на 15%, который на ногах, и такое же поражение у человека, кому за 40 или 60 и у кого имеется уйма других заболеваний, то увидим отличные друг от друга исходы. Причины регрессии воспалительного процесса также находятся в прямой взаимосвязи с иммунной системой человека и лечением пневмофиброза, а также дальнейшей реабилитацией. Это длительный процесс, он может не ограничиться месяцем, а затянуться на два, три, а то и больше.
Процессом выздоровления должен руководить пульмонолог или терапевт. Важны правильная последовательность действий, достаточный перечень исследований, что связано с выбором определённой тактики лечения, включающей не только медикаментозные способы. Сейчас на Западе в этой связи говорят о физиотерапии, УЗИ, ЛФК, плавании, ходьбе, массажах и т. д.
НК: Условно пациентов можно разделить на тех, у кого имеются небольшие очаги пневмофиброза, когда не требуется ни госпитализации, ни вмешательств, потому что есть большая вероятность, что фиброз регрессирует, и на тех, у кого среднее и тяжёлое (от 25% — Ред.) поражение лёгочной ткани, когда возможны разные течения. Мы таких пациентов наблюдаем. Им требуется респираторная поддержка, а реабилитация может продолжаться полгода.
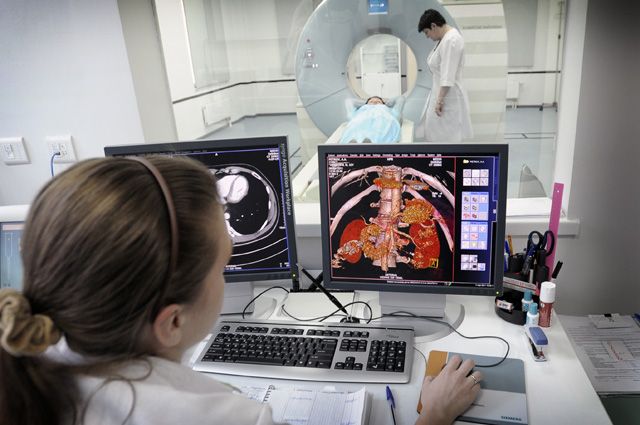
Есть и пациенты с затяжным течением — до 8 месяцев, — некоторым из них в качестве временной паллиативной помощи выписывают концентраторы кислорода. Таким людям требуется лечение в стационаре, где они проходят острый период, и фиброз, как мы видим по данным компьютерной томографии (КТ), всё-таки разрешается.
Не только лёгкие
— Чем опасен пневмофиброз?
МК: Беда в том, что от болезни лёгких страдают не только лёгкие. Известно, что при ограничении поступления кислорода, если не происходит газообмен, в дальнейшем возникают осложнения в работе сердечно-сосудистой и нервной систем. Сердце начинает больше работать: появляется деформация, формируются различные патологии во всей сердечно-сосудистой системе, т. к. поражение лёгкого не случается отдельно от поражения сосудов. А дальше — повышение давления с возможной гипертонией, могут также отрываться тромбы.
Затем начинается нервный откат, потому что от недостатка кислорода развивается депрессия, у людей просто пропадает желание жить. Подводит память: человека могут попросить с работы, потому что падает производительность труда. Если не лечиться, такое состояние может не ограничиться 6 месяцами или годом, а сохранится навсегда.
Процесс реабилитации таких пациентов — это новое направление, мы должны его сейчас развивать и разрабатывать. Здесь придётся работать и психологам, и кардиологам, и невропатологам, и эндокринологам.
Сложность диагностики
— Существует ли сложность в диагностике пневмофиброза, как его можно заподозрить и не допустить осложнений?
МК: Сложность всегда существует, потому что не каждому пациенту проводят дифференциальную диагностику. Бывает, что при изучении поражения лёгких случайно выявляется та болезнь, на которую раньше не обратили внимания.
НК: Диагностику пневмофиброза проводить нужно, и учитывать при этом, что пациент мог ни разу в жизни не проходить КТ. А может, у него даже были какие-то респираторные симптомы в виде одышки, снижения толерантности к нагрузке и др., но он не обращал внимания. Тогда надо обратиться к терапевту или пульмонологу.
МК: Если пациент знает свои заболевания, то надо наблюдаться в динамике. Знаю молодых ещё людей, у которых на таком фоне впервые появилась астма. И всё потому, что возник пусковой механизм. А если есть аллергически изменённая реактивность, то она ухудшается.
— Существуют ли рекомендации по ведению пациентов с лёгочным фиброзом?
МК: До конца не могу сказать об официально признанных. Главное — сейчас нужно действовать так, чтобы на территории всей России лечили одинаково и чтобы знали, какие есть методы для исследования тех пациентов, которые перенесли лёгочные заболевания.
Уже прошлой весной, в разгар пандемии, врачи спрашивали, есть ли у нас какие-то программы по диспансеризации таких пациентов, т. е. запрос на практике опережал те рекомендации, которые вышли позже. Считаю, что такие рекомендации должны стать стандартом.
НК: Насколько мне известно, существует пособие по реабилитации пациентов после COVID-19. И при пневмофиброзе рекомендуется и действительно активно используется противофиброзная терапия (она бывает в виде свечей или инъекций).
Терапия — при наличии показаний
— Какой пациент может и должен заподозрить у себя пневмофиброз?
НК: Это зависит от очага лёгочного поражения. Небольшой очаг пневмофиброза, конечно, никак клинически себя не проявляет. Если это более обширное поражение лёгочной ткани (от 25%), то возможно снижение переносимости физических нагрузок, развитие одышки, кашель, снижение сатурации кислорода в крови. Тогда, конечно, можно заподозрить неполадки и провести КТ для подтверждения диагноза.
МК: Когда при ходьбе на прогулке или подъёме по лестнице останавливаешься на каждом пролёте, чувствуешь, что не хватает воздуха
— На какой стадии лучше применять терапию против пневмофиброза?
НК: При наличии показаний. Если после исследования функции лёгких, проведения КТ, исключения предрасположенности к тромбообразованию есть показания к тому, что необходима терапия, конечно, она проводится.
МК: Должны быть разработаны критерии оценки тяжести течения и поражения бронхо-лёгочной системы. И единый пошаговый подход, потому что часть пациентов после обследования будут лечиться амбулаторно, часть — в стационаре, а кто-то — смешанным образом.
Должна быть специфическая профилактика выброса гиалуроновой кислоты в бронхо-лёгочный аппарат. Назначают препараты, которые могут тормозить её дальнейший выброс, чтобы в лёгких не образовывались новые болезненные участки. И такие препараты в России есть.
Исследования показали, что назначение противофиброзного препарата (к примеру, бовгиалуронидазы азоксимера) оказывает эффект торможения, не давая болезни распространяться в сторону тяжёлого пневмофиброза. Этот препарат назначается как для лечения, так и для профилактики пневмофиброза.
Я уверен, что в ближайшие полгода появятся новые российские рекомендации, которые покажут, какие методики и препараты можно и нужно назначать при пневмофиброзе с риском его развития. Но, пока будут разрабатываться новые методики, мы не сможем оставить больных: будем применять то, что знаем, что может оказать влияние на восстановление лёгочной ткани.