Одышка, боли, усталость, многократные инфаркты — это неполный список того, что ожидает человека, имеющего проблемы с сердцем и при этом бездействующего. Как показывает практика, тревожные симптомы и недомогания для некоторых — не повод решиться на операцию. Хотя у современных эндоваскулярных методов лечения риск осложнений, болевой синдром и время восстановления существенно ниже, чем у традиционной хирургии, многие пациенты категорически отказываются от подобного вмешательства. Почему операции вызывают сильных страх и есть ли реальные поводы для беспокойства, АиФ.ru рассказал заведующий отделением рентгеноэндоваскулярных методов лечения Городской клинической больницы № 52 Александр Ванюков.
Как в танке
Наталья Кожина, АиФ.ru: Александр Евгеньевич, почему пациенты так сильно боятся операций?
Александр Ванюков: Факторов много. Во-первых, практически никто не знает, как выглядит сам процесс. Даже невзирая на плохое самочувствие, многие больные сразу же говорят мне: «Нет, нет, нет, нам этого не надо, я сейчас отлежусь, всё само собой рассосётся». Но само собой это не рассосётся, потому что атеросклеротические отложения пока никто растворять или терапевтически уменьшать не научился!
Во-вторых, при инфаркте есть некая особенность психики, возникает страх, человек находится в возбуждённом психическом состоянии. Если на него ещё накладывается боязнь операции, то пациент, скорее всего, откажется от какого-либо вмешательства в свой организм.
В-третьих, колоссальное недоверие к отечественной медицине и врачам. Людям часто кажется, что их сейчас будут «раскручивать» на деньги. В наше время ситуация немного перевёрнута, создаётся такое ощущение, что операция нужна врачу, а не пациенту.
— Если пациентам часто не хватает информации о самой операции, давайте внесём ясность. Больно — не больно, страшно — не страшно, как всё на самом деле происходит?
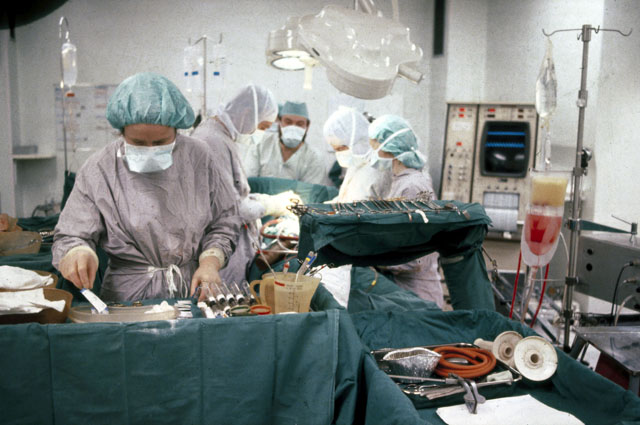
— Выглядит страшно в основном из-за того, что само оборудование — массивное. Ангиограф — подвижная система, которая вращается вокруг пациента для того, чтобы сделать несколько проекций сосуда. Поэтому первое впечатление, что ты попал внутрь танка. Но на деле процедура совершенно не страшная. По ощущениям не больнее, чем внутривенный укол. Вся идея этого метода заключается в том, что через артерию (бедренную или лучевую) проводится катетер. Внутренняя стенка сосудов лишена какой-либо чувствительности, поэтому человек не ощущает движения катетера по артерии. Этот катетер подводится непосредственно к интересующему сосуду, в нашем случае это коронарные артерии (сосуды, кровоснабжающие непосредственно сердце), в них вводится контрастное вещество, которое непрозрачно для рентгена, и на снимке мы получаем как бы слепок сосуда. Благодаря ему можно отследить сужение или какой-то закрытый участок. И дальше, если мы их обнаруживаем, то через такой же катетер вводится проводник, он выглядит как тоненькая струна, по нему к месту сужения подводится специальный баллончик, который раздувается при помощи физраствора и расширяет место сужения. При необходимости в это место ставится стент — металлический каркас, который удерживает просвет сосуда в расширенном состоянии.
При инфаркте есть некая особенность психики, возникает страх, человек находится в возбужденном психическом состоянии. Если на него еще накладывается боязнь операции, то пациент, скорей всего, откажется от какого-либо вмешательства в свой организм.
Два дня и домой
— Как часто бывают осложнения после подобного вмешательства, ведь многие боятся именно их?
— Здесь следует говорить о мировой практике. При диагностических процедурах, при коронарографии осложнений — меньше десятой доли процента. Летальных исходов практически не случается. Изначально только у чрезвычайно тяжёлых пациентов можно ожидать смертельных или близких к ним осложнений, но, как правило, большинство пациентов — всё-таки более или менее скомпенсированы. Основные осложнения, которые могут быть, — это гематома в месте пункции, которая может перейти в пульсирующую аневризму, когда не закрывается отверстие в сосуде, и кровь выходит под кожу. Но этот момент главное вовремя поймать, поэтому мы не выписываем пациента сразу, а всё-таки наблюдаем его ещё сутки.
— Через сутки прооперированного пациента уже отправляют домой, т. е. о длительном больничном и потере работоспособности речи не идёт? А до операции нужны какие-то обследования?
— Здесь следует разделять экстренную помощь при инфаркте, когда речь не идёт о полном обследовании, поскольку важна скорость. В этом случае мы берём пациента «с колёс» и оперируем экстренно, потому что на кону жизнь человека. Если это плановая процедура, то существует некий перечень исследований, которые предварительно надо пройти: обследование почек, необходимо выявить, есть ли язвы, эрозии в желудке или какие-то геморроидальные кровотечения, т. е. любой дефект слизистой оболочки и т. д. Предварительное обследование имеет место быть. Но для его проведения не обязательно ложиться в стационар, всё можно сделать амбулаторно. Поэтому у нас принято, что люди приходят на операцию уже обследованными, мы их консультируем и назначаем день госпитализации. Через день их обычно выписывают, больше двух дней в больнице находиться не нужно.
Конечно, ты не можешь посвятить три часа одному человеку. Но у меня была пациентка, с которой я два часа разговаривал, чтобы она согласилась на операцию. Людям важно понимать, что с ними будет и здесь нужно не только словами объяснять, а кому-то и нарисовать.
— После операции есть какие-то ограничения, которые отражаются на жизни человека?
— Каких-то ограничений, связанных с образом жизни, нет, кроме препаратов, которые нужно принимать. Но если сохраняется дискомфорт, то надо либо повторно обратиться к врачу, либо немножко умерить пыл и подождать, пока организм адаптируется к новым условиям, и дальше уже наращивать нагрузку постепенно. Что это значит? Если у вас три года болело сердце, а потом вас прооперировали, при этом ещё неделю есть какие-то отголоски, то не надо считать, что теперь можно тягать штанги, бежать марафон и т. д., возвращаться тоже надо постепенно.
В целом, каких-то принципиальных ограничений нет, в этом и есть преимущество данного метода: человек не выпадает из жизни на полгода, наоборот, за несколько дней возвращается в своё активное состояние, привычное ему. Всё происходит быстро, нетравматично, и реабилитация практически не нужна.
Большие проблемы
— Давайте всё-таки вернёмся к той категории людей, которая настроена негативно. Какие слова вы, как врач, говорите, чтобы убедить человека в нужности операции?
— Во-первых, никогда не надо лениться говорить с людьми. Конечно, ты не можешь посвятить три часа одному человеку. Но у меня была пациентка, с которой я два часа разговаривал, чтобы она согласилась на операцию. Людям важно понимать, что с ними будет, и здесь нужно не только словами объяснять, а кому-то и нарисовать. Мы показываем обучающие презентации, как это будет выглядеть, потому что страшнее всего неизвестность. Ещё один важный момент — всегда полезно пообщаться с соседями по палате, которые эту процедуру прошли. Как правило, после этого люди более позитивно смотрят на весь процесс, они видят, что человека прооперировали, а он бегает, прыгает, ничего страшного не случилось. Поэтому тут вопрос только в общих фразах, чем больше мы будем рассказывать, показывать и объяснять, тем меньше люди будут бояться. И не надо говорить, что проблем нет, лично меня это настораживает. Нет, проблемы есть, и любое вмешательство тянет за собой риски, но эти риски гораздо меньше, чем если оставить всё как есть.
— Если не делать операцию, какой может быть исход?
— Основное: ограничение подвижности, одышка, боли в сердце, отёки, усталость, многократные инфаркты, необходимость протезировать клапан.
Самый худший исход — смерть, которая может наступить внезапно. Если наступает инфаркт миокарда, часть сердца из мышц превращается в рубец, она не сокращается и не функционирует, человек превращается в инвалида. Таким образом, он не может полноценно сохранять ту активность, к которой привык. В общем, это влечёт за собой большие проблемы с собственной жизнью, вплоть до того, что может потребоваться трансплантация сердца. Чем раньше человек обратится, чем раньше ему проведут всю диагностическую работу и коррекцию, тем меньше риск и тем больше вероятность того, что он навсегда забудет, что такая проблема с ним когда-то была.
Ангиограф — подвижная система, которая вращается вокруг пациента для того, чтобы сделать несколько проекций сосуда. Поэтому первое впечатление, что ты попал внутрь танка. Но на деле процедура совершенно нестрашная.
— Подобные операции дорого стоят?
— Если мы говорим сейчас о Москве, то для россиян они бесплатные, их оплачивает фонд обязательного медицинского страхования. Второй вариант — система государственного квотирования подобных высокотехнологичных процедур, т. е. в любом случае, для человека, имеющего полис ОМС или российское гражданство, это бесплатно.
— И никаких очередей?
— Поток пациентов большой, но и количество людей, которые решают эту проблему, тоже немаленькое, поэтому какой-то глобальной очереди, например, в известных мне центрах нет. Максимум — две недели, которые как раз занимает амбулаторное обследование. Если человек хочет, то он получит помощь в достаточно короткие сроки.










 Правила здорового сердца: что есть, как тренироваться и чего избегать
Правила здорового сердца: что есть, как тренироваться и чего избегать  Гипертонический криз: профилактика, симптомы и первая помощь
Гипертонический криз: профилактика, симптомы и первая помощь  Зарядка для сердца. Какие физические упражнения нужно делать после инфаркта
Зарядка для сердца. Какие физические упражнения нужно делать после инфаркта  Измениться, чтобы жить! После 50 лет сердце требует особой заботы
Измениться, чтобы жить! После 50 лет сердце требует особой заботы  Сердце и сосуды: причины развития, симптомы и профилактика заболеваний
Сердце и сосуды: причины развития, симптомы и профилактика заболеваний 

