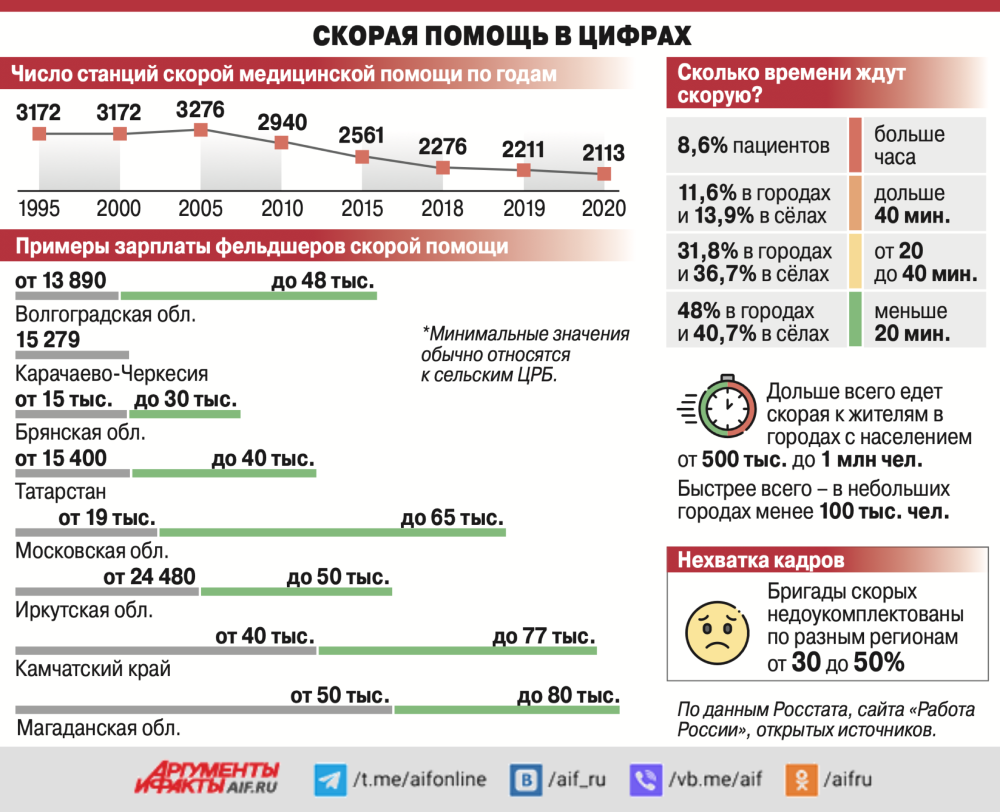
Кто в этом виноват: неумело проведённая оптимизация медицины или человеческая чёрствость?
Глава Следственного комитета России Александр Бастрыкин взял на контроль дело о смерти 73-летней Натальи Сергеевой, которую с пневмонией, развившейся на фоне коронавируса, 12 часов возили между больницами в Свердловской обл., но не могли найти специалистов. Реформа медицины идёт уже второе десятилетие, но скорые на вызов часто по-прежнему не торопятся. Почему?
«Вопрос не к врачам, а к системе»
Дочь Натальи Сергеевой, Татьяна Григорьева, живущая в г. Верхняя Тура Свердловской обл., в начале августа написала заявление в СК РФ с просьбой расследовать обстоятельства смерти её матери и наказать виновных.
«Кричала от боли»
«В конце февраля мама заболела воспалением лёгких. Тест показал наличие коронавирусной инфекции», — рассказывает Татьяна Григорьева. В начале марта состояние пожилой женщины резко ухудшилось, она кричала от боли... Лечащий врач посоветовал немедленно вызывать неотложку. В 10 утра родные вызвали бригаду, очередной тест на коронавирус был отрицательным. После осмотра врач принял решение отвезти женщину в хирургическое отделение Красноуральской больницы в 15 км от Верхней Туры.
«В нашей единственной городской больнице закрыты реанимация, хирургия, роддом, инфекционное и детское отделения. Поэтому больных направляют в другие города», — объясняет Татьяна Григорьева. Тест на ковид, взятый в больнице Красноуральска, оказался положительным. Хирург начал звонить в Нижний Тагил, а это в 70 км от Красноуральска, чтобы её приняли в коронавирусную больницу. Отвезти больную туда могла единственная бригада верхнетуринской скорой помощи, но она в это время была на вызове на ДТП. «Проходил час за часом, а врачи всё не приезжали», — вспоминает Татьяна. Но и в больнице Нижнего Тагила, в которой они в конце концов оказались, пациентку приняли не сразу: в приёмном отделении была большая очередь. В палате женщина оказалась в 23 часа, а на следующее утро скончалась.
«У меня нет претензий к врачам, есть вопросы к системе оказания медицинской помощи. После “оптимизации” не стало необходимых специалистов в местной больнице, а маршрутизация совершенно не отлажена! Мама попала в больницу спустя 12 часов после обращения в скорую. Всё это время она не пила, не ела, не получала лечения», — рассказывает сквозь слёзы Татьяна. В Минздраве Свердловской обл., в свою очередь, объясняют, что перевозка пациентов регламентируется концепцией трёхуровневой системы оказания помощи. Но то, что концепция эта оказывается в некоторых случаях смертельно опасной, в расчёт не берётся.
А у фельдшера выходной
Не дождался скорой и 80-летний житель Шимановского района Амурской обл., который болел ковидом и скончался из-за позднего прибытия медиков. С этим случаем также разбирается местная прокуратура.
— В ходе проверки установлено, что в местной скорой помощи не сортировали поступающие звонки по обоснованности, по приоритетности в пользу пациентов из групп риска, — пояснили в прокуратуре.
Ранее в том же Шимановском районе по одному вызову приезда медиков пришлось ждать очень долго, а по другому обращению бригада и вовсе не выехала.
Но самой, пожалуй, вопиющей стала история с наездом машины на пятилетнего мальчика в п. Талакан Бурейского района. Ребёнка могли спасти, но не успели: больница далеко, а у единственного фельдшера скорой помощи в посёлке в этот день был выходной... Облминздрав после этого пообещал направить в Талакан бригаду специалистов скорой помощи из областного центра — «помочь организовать работу».
«Гораздо ниже рынка»
В большинстве случаев скорая не успевает вовремя приехать и спасти чью-то жизнь не из-за разгильдяйства или душевной чёрствости врачей, а из-за, мягко говоря, неидеальных условий, в которых приходится работать. Потому что старая машина сломалась в дороге, потому что она поспешила на ложный вызов или потому что врачи идут пешком, так как въезд во двор перекрыт шлагбаумом...
«Нехватка сотрудников, машин, низкие зарплаты — основные наши трудности, — объясняет зам главного врача по медицинской части КГБУЗ “Хабаровская ССМП” Андрей Духовный. — Не хватает всех: врачей, фельдшеров, водителей скорых. Что неудивительно: их зарплата всего 30 тыс. руб. в месяц, гораздо ниже рынка. В печальном состоянии и транспорт, как бы мы ни пытались поддерживать его на ходу. Новые машины мы не получали ни в этом году, ни в 2021-м.
В последние годы работу нам и всем остальным экстренным службам осложняют бесконечные сообщения о взрывных устройствах. Указано 200 адресов — и каждый надо проверить. А ведь в это самое время кому-то срочно нужна медицинская помощь.
Но всё равно у нас сохранился основной костяк бригад, держимся. Главное, чтобы нам хотя бы не мешали новыми реформами. Но не помешало бы ни финансирование, ни новые машины. И ко всему стараемся относиться с юмором. А что ещё остаётся? Мы же как воздушно-десантные войска: никто, кроме нас!»
2 млн руб. за потерянные ножки и пальцы
Иногда справедливость удаётся восстановить. Но такие случаи — большая редкость.
В мае 2022 г. Центральный районный суд Читы взыскал 2,75 млн руб. компенсации морального вреда в пользу семьи Козлинских, где ребёнок по вине врачей частично потерял конечности.

Трагическая история произошла в январе 2020 г. Артёму, которому тогда был 1 год и 4 месяца, вдруг стало плохо. Его мама Татьяна, заметив, что кожа на ручках и ножках мальчика приобрела синюшный оттенок, вызвала скорую. «Врач сказал, что это похоже на ОРВИ, повода для паники нет», — вспоминает Татьяна. К вечеру Артёму стало хуже. Температура не падала, конечности синели всё больше. Вызвали скорую ещё раз. «Приехавшая врач с порога стала на меня кричать: “Зачем вы нас дёргаете по пустякам? У нас есть более сложные случаи”, — продолжает Татьяна. — Меня снова заверили, что всё в норме и что утром нужно просто вызывать участкового педиатра».
В краевую инфекционную больницу (у Артёма выявили менингококковую инфекцию) мальчик попал спустя почти сутки после первых признаков болезни. Артёма тут же поместили в реанимацию, а после ввели в искусственную кому. Через несколько дней с обширными некрозами конечностей Артёма перевели в краевую детскую клиническую больницу. И снова реанимация...
Читинские доктора связались с клиникой Леонида Рошаля в Москве. Столичные врачи смогли сохранить мальчику две трети голени и третью фалангу почти на всех пальчиках.
Сразу после произошедшего СУ СКР по Забайкальскому краю возбудило уголовное дело по ч. 1 ст. 238 УК РФ. Судебная экспертиза установила, что медпомощь Артёму оказали неправильно. Если бы мальчика сразу госпитализировали, то последствия для его здоровья были бы гораздо меньше. Поэтому судом была назначена компенсация морального вреда ребёнку и членам его семьи.
Смесь коммунизма с капитализмом
Для жителей большинства стран в мире быстрая профессиональная и при этом бесплатная медпомощь — скорее мечта, нежели реальность.
Германия: а врач — отдельно
От 10 до 15 минут — каждая немецкая коммуна определяет сама, за какое время специально оборудованная машина обязана добраться до пациента. Экипаж — два санитара скорой помощи (парамедики с 3-летним профобразованием), один из которых за рулём. Вызовы в связи со случаями принимает диспетчерская по единому для Европы телефону 112 и передаёт службе спасения.
Всего в Германии на начало 2022 г. насчитывалось 22 300 автомобилей для транспортировки больных и машин врача скорой помощи — врачи ездят отдельно на легковых универсалах позади машины скорой помощи. К вызову скорой врач присоединяется только в особых случаях, когда требуется его квалификация, и уезжает с места происшествия на следующий вызов, обычно не сопровождая пациента до больницы.
По закону экстренная медпомощь (когда речь идёт о состояниях, угрожающих жизни или чреватых риском тяжёлых последствий) должна быть оказана вне зависимости от наличия медстраховки. Вопросы оплаты решаются затем с ведомством по социальному обеспечению. Вызов скорой обходится в 300–600 евро (18 900–37 800 руб.). В 2007 г. в Германии было введено обязательное медицинское страхование, но людей без страховки по-прежнему десятки тысяч. Они могут обратиться в специальные службы, которые оказывают базовую медпомощь бесплатно.
Китай: цены регулирует правительство
— Китайская скорая — интересный пример смешения капитализма с коммунизмом, — объясняет научный руководитель Института Китая и современной Азии РАН Александр Лукин. — Вызов скорой в Китае — услуга платная. Однако цены регулирует постановление правительства. Тарифы зависят от города, типа автомобиля и его оснащённости, но не могут превышать 1 тыс. юаней (порядка 9 тыс. руб.). Поэтому на улицах китайских городов скорая — явление редкое, вызывать их на дом не принято. Прежде всего потому, что за это придётся заплатить самому.
Скорая помощь в Китае не подчиняется местным больницам. Офисы этой службы есть во всех крупных городах, а в сельской местности один офис отвечает за несколько десятков посёлков. Клиент сам выбирает, куда его повезут. Поэтому нередки случаи, когда врачам приходится уговаривать больного доехать до ближайшей больницы, поскольку ему требуется срочная госпитализация.
А ещё в китайских скорых не возят сильнодействующие препараты: раньше машины, спешащие на вызов, грабили местные наркоманы. Но сейчас уровень безопасности в стране вырос и таких случаев мало.
США: на дом не ездят
 — Выезд скорой по звонку пациента и помощь на дому (укол сделать, давление померить) — это российские реалии. В США скорая выезжает в основном на аварии на дорогах, пожары и т. д., где есть пострадавшие, — говорит директор Института экономики здравоохранения Лариса Попович. — Если возникло заболевание и необходима госпитализация, люди должны приезжать в больницу сами.
— Выезд скорой по звонку пациента и помощь на дому (укол сделать, давление померить) — это российские реалии. В США скорая выезжает в основном на аварии на дорогах, пожары и т. д., где есть пострадавшие, — говорит директор Института экономики здравоохранения Лариса Попович. — Если возникло заболевание и необходима госпитализация, люди должны приезжать в больницу сами.
Объём бесплатной помощи зависит от страховки. После того как скорая привезла человека в больницу и ему там проделали необходимые манипуляции, пациенту могут выставить счёт, если страховки нет или она экстренную помощь не покрывает. Счета за медицину очень большие, хотя государство тратит на медицину в США суммы бόльшие, чем весь наш бюджет. Для очень бедных и пожилых людей бесплатная медпомощь входит в систему соцобеспечения. А мы просто недооцениваем те достижения, которые есть в России и которыми мы можем пользоваться.
Языком цифр
Расходы на здравоохранение на человека в год (по данным 2018 г., в долл.)
- США — 10 586
- Швейцария — 7317
- Норвегия — 6187
- Германия — 5986
- Латвия — 1749
- Россия — 1514 (на 2017 г.)
- Турция — 1277
- Колумбия — 1000
Правило «золотого часа»
 Как повысить эффективность экстренной службы, чтобы бригады приезжали вовремя и помощь оказывали правильно? Проанализировал проблему руководитель научного направления Национального НИИ общественного здоровья им. Семашко, профессор Александр Линденбратен.
Как повысить эффективность экстренной службы, чтобы бригады приезжали вовремя и помощь оказывали правильно? Проанализировал проблему руководитель научного направления Национального НИИ общественного здоровья им. Семашко, профессор Александр Линденбратен.
Тупик на всю страну
— Первая проблема скорой — время доезда. Есть нормативная база, в течение какого времени нужно доехать. На ситуации, угрожающие жизни, — не больше 20 минут. Но на местах в эти сроки, бывает, не укладываются.
— А что мешает успевать?
— Анализировать узкие места службы экстренной помощи нельзя без анализа всей системы здравоохранения. Обычно, когда мы стараемся сделать как лучше, министерство издаёт приказ — как надо. И вся страна должна действовать только по нему. Но Россия разная! У регионов свои экономические, географические особенности, менталитет населения разный.
Правильнее, если бы Минздрав не давал руководство к действию, а чётко ставил задачи. Допустим, в течение какого времени что нужно сделать. Есть правило «золотого часа» — во многих случаях помощь должны быть оказана именно в течение часа. Так закрепите в едином документе, что помощь будет оказана в этот срок. А как именно этого добиться, дайте возможность решать управленцам на местах.
— Врачи часто так и говорят: лучше б не мешали нам спасать людей непонятными приказами. К примеру, в пандемию скорую одного из регионов обязали развозить лекарства от ковида. А кто в это время будет на вызовы ездить?
— Неудачных приказов много. Например, в одном регионе составили перечень диагнозов, с которыми больного надо госпитализировать. Прописали в приказе эти 20 диагнозов. Почти все травмы туда не вошли. А зачем? В травмпункте окажут помощь, больной сам туда доберётся. Приказ действовал буквально дня три. После того как что-то случилось с сыном одного из депутатов (который, в частности, за это ратовал) и его отказались госпитализировать, приказ быстренько отменили.
А вот тупик на всю страну получился, когда в рамках 323-ФЗ прописали оказывать помощь по стандартам. Потому что настолько индивидуальны каждый больной и особенности протекания его заболевания, что ко всем одни и те же рекомендации неприменимы. Внесли правку: не по стандартам, а на основе стандартов. А дальше — по ситуации. У хорошего врача или фельдшера и так до автоматизма доведено, что он будет делать, когда видит больного. Он чётко может спрогнозировать, что он может на себя взять, а что не надо на себя брать и рисковать. Да, это не гарантирует от неприятных моментов. Но увеличивает вероятность получения позитивных результатов.
Деньги «съедают» посредники
— Есть мнение среди фельдшеров, что скорая помощь, будучи подчинённой ОМС, фактически уже не является экстренной службой, а стала медицинской услугой. И что её нужно подчинять напрямую Минздраву, как при советской власти.
— Я многие годы был членом методсовета федерального фонда ОМС. Но при этом считаю, что наша модель страховой медицины далеко не оптимальна.
Бюджетное финансирование и финансирование по ОМС, по сути, работают одинаково. Только в одном случае деньги поступают прямо из бюджета, а во втором — через посредника (территориальный фонд ОМС и страховую компанию). То есть мы сделали эту модель более дорогостоящей. И бόльшая доля средств идёт на содержание посредников, у которых свои финансовые интересы. Скажем, пациенту надо оказать медпомощь. Определена сумма, которую страховая компания заплатит за этого пациента. А если ему нужен больший объём помощи? Нет, всё! Тариф утверждён! Что делает медицинская организация? Начинает на всём экономить. Ведь ей не возместят затраченные средства.
Поэтому, если деньги девать некуда, ОМС — это хорошо и удобно для расчётов. Но в условиях недофинансирования здравоохранения (а в России расходы на душу населения в здравоохранении заметно меньше, чем в большинстве развитых стран) она экономически неоправданна. В том числе и в системе экстренной помощи.
— Медики говорят, что не успевают на вызовы, потому что ездить некому. Или не на чем.
— Можно заключать целевые договоры с вузами на обучение студентов из своего региона, которые потом к ним вернутся работать. Искать надо, как замотивировать людей. Узнайте, кому что надо. Кому-то — деньги, другому — жильё, кому-то — должность, а кому-то — почёт и уважение. Это и есть мотивация! 
Опыт Москвы
Лечить начинают уже в машине
Скорая помощь в столице — это 11 тыс. сотрудников, 61 подстанция и 11–15 тыс. выездов в день. Все машины оснащены системой ГЛОНАСС, что позволяет диспетчеру выбрать ближайший экипаж. На экстренные вызовы врачи прибывают за 10,4 минуты (в 2010-м было 17,5 минуты).
Причины значительного сокращения времени — быстрый транспорт, выделенные полосы на дорогах и моментальная передача вызова. Заявки бригада получает через планшет, подключённый к ЕМИАС, на гаджете открывается карта пациента со всеми его болячками. Оборудование и врачебные сервисы в машине такого уровня, что многие манипуляции легко провести ещё на догоспитальном этапе. Например, врачи могут быстро взять биохимический анализ крови, сделать УЗИ и даже передать его в центр критических состояний, чтобы посоветоваться с коллегами. В машинах есть капнографы, за 1,5 минуты измеряющие уровень выделяемого углекислого газа. Но главная ценность — компетентные медики, которые зачастую способны и без госпитализации помочь пациенту да ещё и успокоить перепуганных родственников, дав им подробные рекомендации.
В столице успешно работает инфарктная и инсультная сеть — 27 сосудистых центров и первичных сосудистых отделений, от приезда врачей на дом до операции проходит 1 час. А сейчас создаётся сеть скоропомощных стационарных комплексов с уникальным медоборудованием и вертолётными площадками, где приём организуют по принципу «врач к пациенту».