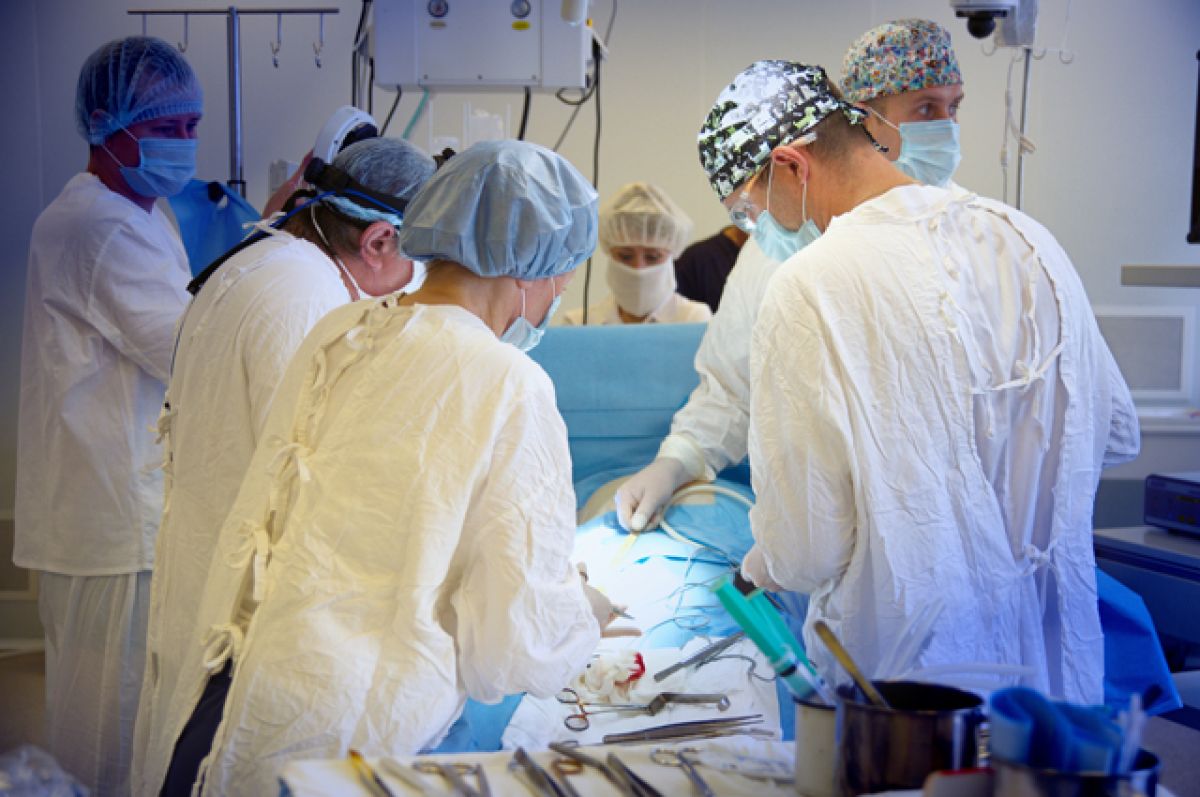
Донорских органов в России не хватает. Какие меры нужно предпринять, чтобы люди не умирали, так и не дождавшись операции? Пора присмотреться к опыту развитых стран и усовершенствовать законодательство.
Дожить до пересадки
Количество нуждающихся в пересадке органов, по данным НМИЦ трансплантологии и искусственных органов им. Шумакова, в России превышает 9,5 тыс. человек, несмотря на рост числа трансплантаций с 662 в 2006 году до 2 427 в 2019-м. К сожалению, в 2020 году количество таких операций снизилось до 1960 — в основном из-за пандемии.
Ответить на вопрос о том, почему в листе ожидания почти в 4 раза больше людей, чем тех, кому пересажены органы, однозначно не получится. В частности, проблема в том, что принятое в нашей стране почти 30 лет назад законодательство, регулирующее сферу трансплантологии, во многом устарело. До сих пор нет единого федерального листа ожидания (у каждой клиники он свой), как и единого регистра отказов и согласий на посмертное донорство.
К тому же необходимо, чтобы донорский орган был совместимым с реципиентом по группе крови, иначе он не приживётся. Найти подходящий орган, к тому же в весьма ограниченный промежуток времени, очень сложно. Поэтому, увы, не всем нуждающимся в трансплантации суждено до неё дожить. Но выход есть. И не один.

Больше прижизненных доноров
В ряде случаев больному нужна пересадка части органа, скажем, доли печени, или одной почки. И здесь допустимо прижизненное донорство. В результате таких операций и донор, и реципиент с высокой долей вероятности могут продолжать нормально жить.
По закону прижизненным донором может стать лишь человек, находящийся в генетической связи (иначе говоря, в кровном родстве) с реципиентом. Такие жёсткие ограничения в своё время декриминализировали сферу трансплантологии, но заметно сузили круг потенциальных доноров.
Как эта проблема решается за рубежом? К примеру, в Испании, Нидерландах и Швеции можно стать донором не только для родственников, но и для друзей и супругов. А в США гражданам предоставлена возможность добровольно пожертвовать почку в трансплантационный центр, который сам пересадит её наиболее нуждающемуся.
Там, где разрешена трансплантация от неродственного донора, пристальное внимание уделяется этическим вопросам. Специальная комиссия проверяет, хочет ли донор отдать свой орган безвозмездно или продать его, что недопустимо.
Пришло время и в нашей стране расширить круг лиц, готовых пожертвовать своим органом ради спасения жизни близкого человека, уверен автор проекта «20 идей для развития России» Дмитрий Давыдов. Он предлагает разрешить донорство, допустив его между гражданами, состоящими в законном браке не менее одного года, а также между теми, кто не состоит в браке, но имеет общего ребёнка, между родителями и их приёмными детьми.
Психологическое давление и принуждение, передача органов за вознаграждение здесь практически исключены. Зато законодательное закрепление такого предложения увеличит число потенциальных доноров, сохранив при этом принцип передачи органа по родственным связям.
Трансграничный обмен
Для решения проблемы дефицита донорских органов Европарламент ещё в 2010 году одобрил директиву о создании на территории ЕС общей донорской сети по трансплантации человеческих органов. В частности, в этой директиве гражданам Евросоюза предлагалось становиться добровольными донорами при получении и замене удостоверений личности и водительских прав, причём безвоздмездно. И это сработало.
В ряде европейских стран (Испании, Австрии, Франции, Швеции), как, впрочем, и в России, трансплантация донорских органов осуществляется по принципу презумпции согласия. Изъятие подходящих к трансплантации органов и тканей после диагностирования смерти мозга разрешено по умолчанию, если умерший или его родственники при жизни не зарегистрировали свое несогласие. В таких странах, как США, Великобритания, Германия и Австралия, работает модель испрошенного согласия, которое подтверждается штампом в паспорте или наклейкой в водительском удостоверении.
Пример успешной международной кооперации — созданный в 1969 году фонд Eurotransplant, в который входят 8 стран: Австрия, Бельгия, Хорватия, Германия, Венгрия, Люксембург, Нидерланды и Словения. Эта некоммерческая организация действует как посредник в интересах пациентов, нуждающихся в трансплантации органов.
Так, в 2020 году 21,4% всех трансплантируемых органов в странах-участницах Eurotransplant были получены из-за границы.
В Европе есть ещё одна некоммерческая организация по обмену донорскими органами: Scandiatransplant, которая тоже была основана в 1969 году. В её составе 6 довольно близко расположенных друг к другу стран: Дания, Финляндия, Исландия, Норвегия, Швеция и Эстония. Благодаря международной кооперации только за период с 2011 по 2020 год трансплантация органов была произведена более чем 19 тыс. пациентов.
Расширение географии поиска
Выступить инициатором создания подобной международной организации, скажем, в рамках Евразийского союза и шире, вполне может и Россия, считает Дмитрий Давыдов, ведь со многими странами бывшего СССР у нас сохранились связи в области здравоохранения.
Благодаря развитости высокотехнологичной медицины и информационных технологий в России такая инициатива, несомненно, найдёт поддержку в соседних странах. Финансировать деятельность международной организации могли бы страховые компании государств-участников пропорционально количеству регистрируемых в листе ожидания пациентов.
В чём выгода для России? Создание новейшей системы интернационального обмена донорскими органами позволит облегчить и ускорить взаимодействие в том числе и между медицинскими учреждениями разных регионов России. К тому же благодаря международному сотрудничеству ослабнет дефицит донорских органов и за счёт расширения географии поиска увеличится количество трансплантаций. А значит, у тысяч людей появятся шансы на нормальную жизнь.
Разумеется, для осуществления такой инициативы необходима поддержка российского государства, в том числе организационно-финансовая и законодательная.