Что делать тем, кто обнаружил у себя первые признаки «косточки», и как лечить запущенные стадии болезни?
Рассказывает кандидат медицинских наук, врач-травматолог Михаил Кузяев.
Как это устроено?
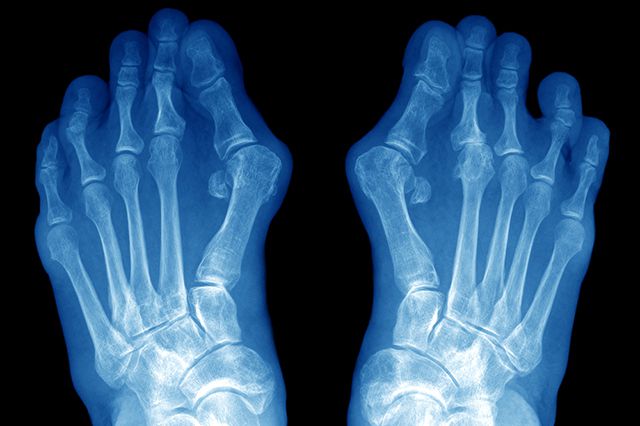
Немного анатомии. Стопа — чрезвычайно сложная конструкция. Она состоит из 26 костей, которые соединены между собой связками и суставами, а также множества мышц и сухожилий. В стопе имеются два свода — продольный и поперечный, которые обеспечивают амортизацию и помогают удерживать равновесие во время ходьбы. В поперечном своде находятся головки плюсневых костей, которые образуют форму арки. Когда нагрузка на стопу возрастает или перераспределяется (чаще это происходит из-за резкой прибавки веса, стоячей работы, ношения тяжестей, долгого пребывания в неудобной обуви с узким мыском и на высоких каблуках), головки средних плюсневых костей опускаются, фиксируясь в неправильном положении. Отклонения плюсневой кости влекут за собой и отклонения большого пальца.

Если оставить этот симптом без внимания, наклон большого пальца будет прогрессировать, а «шишка» — увеличиваться. В дальнейшем возникнут ноющие боли — сначала периодические, затем стойкие, избавить от которых сможет только операция.
Единственный способ избежать этих осложнений — заметить проблему как можно раньше. Тогда есть большая вероятность того, что «шишку» удастся «заморозить» на той стадии, на которой она была обнаружена.
Первым делом -босоножки
Как правильно реагировать на появление «косточки»? Сначала следует пересмотреть свой гардероб и оставить в нём лишь обувь, удобную для стопы — то есть достаточно широкую, с носками округлой формы, на невысоком каблуке (3-4 см). От элегантных лодочек на шпильке придётся отказаться.
Балетки, кеды и другую обувь на плоской подошве, какой бы удобной она ни была, можно использовать лишь для «коротких перебежек». Отсутствие каблука может стать причиной уплощения стопы и нарушения её амортизационных свойств. Врачи-ортопеды для профилактики и коррекции вальгусного плоскостопия рекомендуют носить супинаторы — они могут быть как отдельными, так и «встроенными» в обувь.
Супинатор перераспределяет нагрузку на стопу и смягчает симптомы заболевания.
Оптимальное решение — индивидуальные ортопедические стельки, которые изготавливаются на специальных фабриках по слепку стопы. Удовольствие это недешёвое, учитывая, что срок службы любых стелек около года. Но те, кто прибегал хоть однажды к этому виду коррекции плоскостопия, уже не могут от него отказаться. Использование стелек делает передвижение комфортным, замедляет прогрессирование плоскостопия и буквально «стирает» мозоли.
Для профилактики дальнейшего отклонения большого пальца рекомендуют носить силиконовую межпальцевую перегородку, которая, увеличивая расстояние между пальцами, закрепляет большой в правильном положении и тем самым предупреждает его дальнейшее отклонение.
Параллельно можно использовать ночной корректор (его ещё называют ночным бандажем или вальгусной шиной). Он даёт более жёсткую фиксацию по сравнению с силиконовыми вкладками, поэтому не только закрепляет большой палец в правильном положении, но и снимает напряжение с мышц и суставов, устраняет зажимы и болевые ощущения. Хороший эффект даёт лечебная физкультура.
К сожалению, все консервативные меры, даже если их придерживаться неукоснительно, позволяют лишь замедлить прогрессирование заболевания.
Если к ним прибегать от случая к случаю, а неудобную обувь носить постоянно, деформация стопы будет усиливаться, возникнет стойкий болевой синдром, и тогда помочь сможет только операция.
Как новенькая!
Однако всё не так страшно. Раньше подобные вмешательства были долгими и мучительными — после них пациент проводил в гипсе 2-4 месяца. Сегодня такая операция относится к разряду малотравматичных, поскольку проводится через небольшие разрезы, продолжается около 30 минут, а иммобилизация в гипсе после неё вообще не применяется — человек в тот же день встаёт на ноги в специальной обуви, которая создаёт условия для ходьбы без нагрузки на передний отдел стоп. Восстановительный период после операции занимает всего 4-6 недель. Однако прибегать к таким операциям следует лишь в крайних случаях, когда из-за неправильной нагрузки на стопу начинают страдать суставы коленей и таза, а впоследствии и позвоночник. В стопе имеется большое количество суставов, и изменение в одном луче тянет за собой изменения во всех остальных. Поэтому такая операция требует большого мастерства хирурга-ортопеда, в противном случае грозит целым букетом осложнений.
Однако, если оперативное вмешательство пройдёт успешно, оно избавит не только от «шишек» на ногах, но и от вызвавшей их причины.
Гимнастика при деформации стопы
1. Сидя на стуле, разведите пальцы на ногах как можно шире в разные стороны. По возможности задержитесь в этом положении как можно дольше. После верните пальцы в обычное положение.
Выполнять 10-15 раз.
2. Сжимайте и разжимайте пальцы стоп на протяжении 3-5 минут.
3. Сидя на стуле, передвигайте ноги в разные стороны только с помощью пальцев ног.
Выполнять 10-15 раз.
4. Сидя на стуле, возьмите карандаш (ручку), поставьте его между первым и вторым пальцами на ногах. Пытайтесь начертить карандашом разные фигуры или буквы в воздухе.
5. Исходное положение — стоя. Пройдитесь на носочках, подняв руки вверх; затем на пятках, руки на талии; потом на внешних и внутренних краях стопы (руки на талии).
6. Натягивайте большой палец на ноге до упора на себя в любом удобном положении (сидя, стоя или лёжа).
7. Сидя на полу, вытяните ноги вперёд, двигайте большими пальцами по очереди на каждой ноге, затем на двух ногах одновременно.
8. Сидя на кресле с выпрямленными ногами, попытайтесь собрать пальцами ног кусок ткани, перекладывайте мелкие вещи с места на место.
Если вам поставлен диагноз «вальгусное плоскостопие»:
1. Избавьтесь от лишнего веса — это снизит нагрузку на стопу.
2. Постарайтесь избегать длительного стояния, особенно в неудобной обуви.
3. Носите специальную ортопедическую обувь, исключающую давление на сустав.
4. Используйте специальные вкладыши, препятствующие смещению большого пальца в сторону.
5. Ежедневно выполняйте комплекс упражнений для укрепления голеностопа и исправления деформации стопы.












 Вылечить плоскостопие нельзя, но можно его контролировать. Как не довести себя до операции?
Вылечить плоскостопие нельзя, но можно его контролировать. Как не довести себя до операции?  Куда направить стопы. Можно ли вылечить плоскостопие?
Куда направить стопы. Можно ли вылечить плоскостопие?  Кроссовки, шлёпанцы или балетки? Какая обувь полезна для ног
Кроссовки, шлёпанцы или балетки? Какая обувь полезна для ног  Опасно для позвоночника. Как летняя обувь влияет на здоровье?
Опасно для позвоночника. Как летняя обувь влияет на здоровье? 

