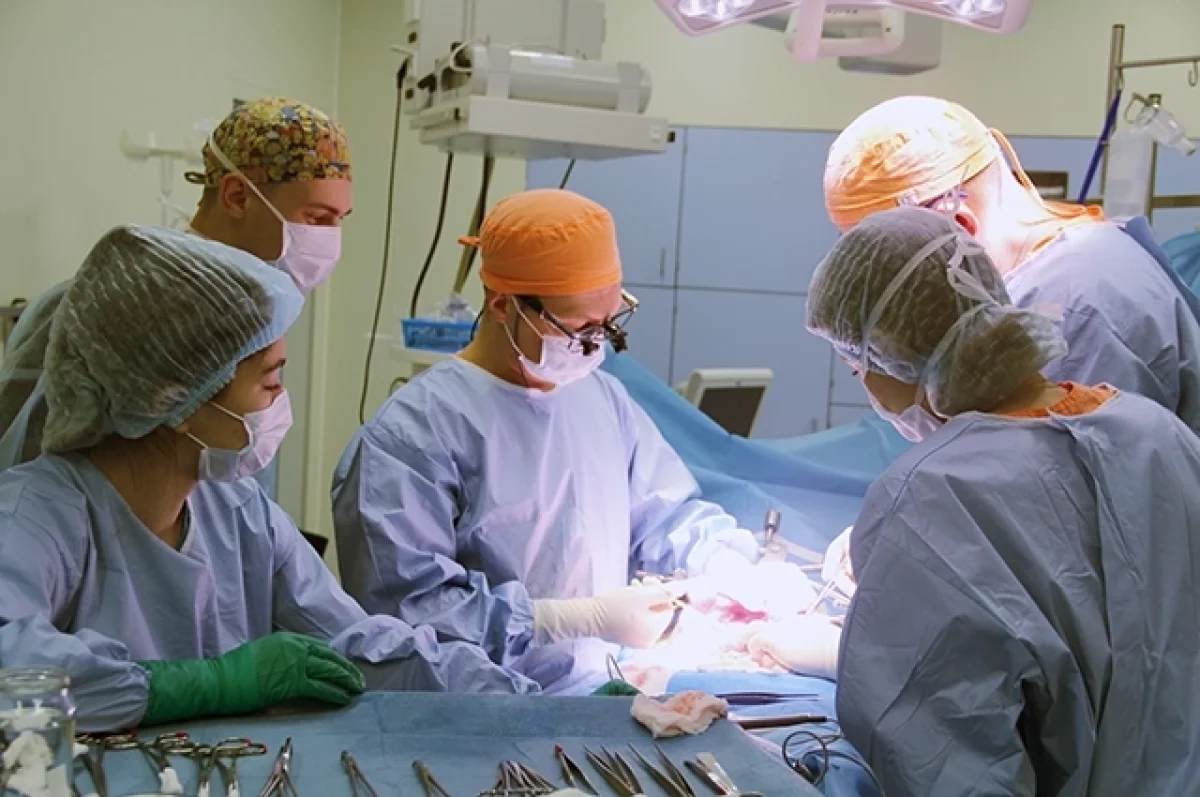
Много на своем веку пришлось повидать хирургам Российской детской клинической больницы (РДКБ), но такое увидишь нечасто: в животе крошечной трехлетней девочки помещалась опухоль, по объему напоминающая волейбольный мяч.

Нейробластома — агрессивная опухоль эмбрионального происхождения. Опухоль развивается из клеток предшественников симпатической нервной системы. Это самая частая злокачественная опухолью детского возраста (10-14 % от всех случаев злокачественных опухолей у детей). Часто проявления заболевания — стертые, а симптомы, как правило, проявляются уже на поздних стадиях. Чаще всего это увеличение объема брюшной полости, боль, лихорадка и потеря веса.
Все началось внезапно
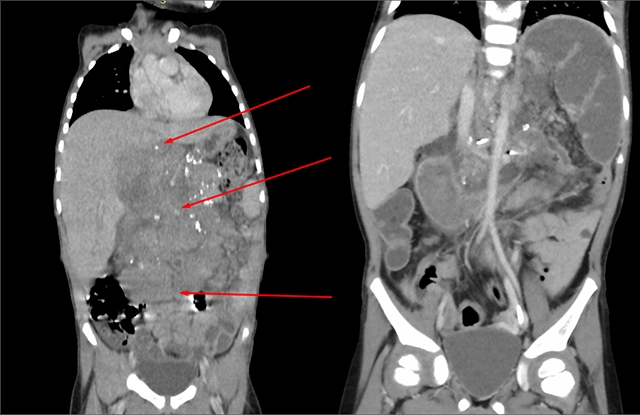
Динара из Кабардино-Балкарии заболела внезапно — подскочила температура до 38 градусов, открылась рвота, возникла сильная слабость. Есть малышка, конечно, тоже не могла. Родители срочно обратились к врачам, которые, нащупав в брюшной полости ребенка объемное уплотнение, оперативно провели пациентке УЗИ и КТ. Их худшие подозрения подтвердились — это оказалась огромная опухоль размером 12×13×15 см. Образование в брюшной полости заняло пространство от диафрагмы до малого таза, сильно сдавив желудок и кишечник ребенка. Та скорость, с которой выросла опухоль, наводила на мысль о злокачественном характере новообразования, но чтобы подтвердить диагноз, и определиться с тактикой лечения, было решено отправить ребенка в онкологическое отделение хирургических методов лечения РДКБ.
Когда Динара попала в больницу, врачи отметили у нее значимую потерю массы тела. Это с большой вероятностью говорило о том, что опухоль находится в стадии распада, и вызывает интоксикацию организма. В течение суток девочке провели биопсию опухоли и пункцию костного мозга, и страшный диагноз подтвердился — терминальная стадия нейробластомы забрюшинного пространства. Опухоль дала отдаленные метастазы в костный мозг, лимфоузлы грудной и брюшной полости.
«Химия» должна помочь
Иван Скапенков, оперировавший девочку, объясняет, что столь обширное распространение опухоли представляет собой сложнейшую задачу не только для хирурга-онколога. но и высочайшей квалификации всей команды специалистов — от врачей до среднего медицинского персонала. Было ясно с самого начала, что борьба за жизнь ребенка потребует комплексного применения различных методов лечения.
«Опухоль огромного размера у маленькой пациентки находилась перед позвоночником, и опутывала аорту и все жизненно важные сосуды, сосредоточенные в брюшной полости. Был огромный риск повредить эти сосуды, питающие селезенку, печень, почки, кишечник, поджелудочную железу, желудок и кишечник, поэтому первым этапом лечения было решено провести высокодозную химиотерапию, чтобы постараться уменьшить размер опухоли, — рассказал Иван Скапенков. — Лечение подействовало довольно быстро: уже после первого курса химиотерапии у девочки нормализовалась температура, появился аппетит, уменьшилась слабость, и вернулась двигательная активность».
После четвертого курса «химии» костный мозг Динары полностью очистился от метастазов. В этот момент врачи взяли у малышки ее собственные гемопоэтические стволовые клетки, чтобы потом пересадить их ей, когда понадобится. Но когда все 6 курсов химиотерапии были позади, оказалось, что эффекта, на который рассчитывали онкологи — существенного уменьшения опухоли — у Динары не произошло (хотя больше, чем у половины пациентов этого удается добиться таким образом). Тем не менее, лечение снизило злокачественность опухоли, и остановило ее рост.
Точность рук
Что ж, иногда выхода не было — хирургам предстояло решить сложнейшую задачу своими силами. Конечно, к операции они тщательно готовились: проводили точную визуализацию расположения органов и магистральных сосудов внутри опухоли. Во время операции хирурги двигались очень медленно, буквально миллиметр за миллиметром. Нельзя было допустить малейшей ошибки, любое неточное движение грозило катастрофой, поскольку опухоль опутывала тонкие, как нити, сосуды. И если бы хирургическая бригада задела и повредила эти сосуды, нарушился бы кровоток в органах брюшной полости, и серьезно пострадали жизненно важные органы.
Самым сложным этапом стало отделение опухоли от поджелудочной железы. Как объяснил врач, этот орган не имеет твердой капсулы, и поэтому опухоль буквально вросла в него. Важно было с ювелирной точностью отделить этот орган от злокачественного новообразования, при этом не повредив поджелудочную. Ведь иначе бы началось истечение панкреатического сока, и в брюшной полости возникло воспаление. Но хирургам удалось это чудо, и через 14 часов от начала операции 95% от объема всей опухоли было удалено. Это был максимально возможный результат хирургического вмешательства.
«Если бы мы убрали всю опухоль целиком, возник бы огромный риск повреждения и потери жизненно важных органов. Риск показался нам неоправданным. К тому же мы знали, что в мировой практике при лечении этого вида злокачественных опухолей оставшиеся раковые клетки уничтожают посредством химиотерапии, лучевой и иммунной терапии», — отметил Скапенко.
Всё будет хорошо!
После операции Динара быстро восстановилась, а потом ее перевели в отделение трансплантации костного мозга РДКБ. Здесь девочке провели курс высокодозной химиотерапии для окончательного устранения злокачественных клеток. И вот тут-то и понадобились стволовые клетки, которые были предусмотрительно взяты у ребенка после предыдущего лекарственного лечения. Дело в том, что такая агрессивная химиотерапия атакует не только саму опухоль, но и костный мозг ребенка. Иногда поражение бывает настолько сильным, что костный мозг пациента погибает, и требуется пересадка донорского. Но в данном случае все обошлось. Чтобы восстановить пострадавший костный мозг, малышке провели трансплантацию ее собственных гемопоэтических стволовых клеток. Их приживление прошло быстро и без осложнений.
Основное лечение закончено, и показало отличные результаты. Но Динара продолжит наблюдаться у специалистов РДКБ, и ее еще ждет несколько этапов лечения — в частности, лучевая и иммунная терапия, чтобы окончательно уничтожить все опухолевые клетки. Но врачи, наблюдая динамику пациентки, уже дают положительные прогнозы, поскольку признаков прогрессии заболевания у девочки нет, и можно говорить о стойкой стабилизации.

Сегодня результаты лечения нейробластом у детей значительно выросли. Если два десятка лет назад выживал лишь каждый пятый заболевший ребенок, то сегодня, благодаря иммунотерапии, этот показатель возрос до 75%. Причем, речь идет не о ремиссии, а о полном излечении. И можно надеяться, что Динара полностью поправится и все пережитое ею и ее семьей забудется, как страшный сон.