Нормализация температуры и два отрицательных ПЦР-теста означают лишь то, что острая фаза COVID‑19 уже позади. Человек больше не заразен и не опасен для окружающих. Но риск для его собственного здоровья и самой жизни всё ещё остаётся высоким даже после видимого выздоровления. Как не пропустить серьёзные последствия инфекции?
 Наш эксперт – доктор медицинских наук, руководитель Дирекции медицинской экспертизы страховой компании, работающей по системе ОМС, Алексей Березников.
Наш эксперт – доктор медицинских наук, руководитель Дирекции медицинской экспертизы страховой компании, работающей по системе ОМС, Алексей Березников.
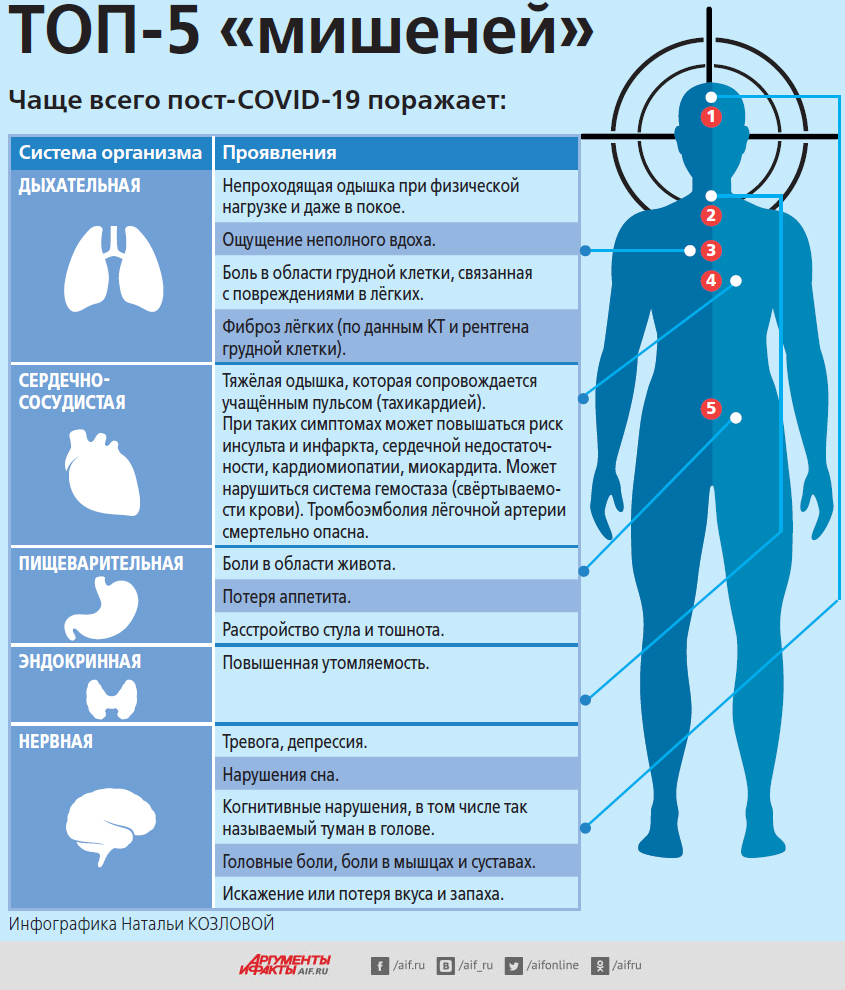
По мнению авторитетных мировых экспертов, даже спустя месяцы после перенесённого COVID-19 люди продолжают страдать от различных нарушений здоровья. Всего в общей сложности учёными было проанализировано 203 патологических симптома, которые могут входить в понятие «ковидный хвост». Причём проблемы могут возникнуть даже у тех, у кого болезнь протекала в лёгкой форме, и проявиться не сразу, а спустя месяцы после выздоровления.
Хроническим болезням – особое внимание
Пациенты с хроническими заболеваниями – самая уязвимая группа и в случае заражения коронавирусной инфекцией. Ведь любая инфекция – это стресс, способный привести к обострению таких патологий. А коронавирус – это очень тяжёлый стресс.
Среди всех хронических заболеваний наиболее опасными в сочетании с COVID-19 являются болезни лёгких, в частности бронхиальная астма, а также сахарный диабет, онкологические и аутоиммунные патологии. В повышенной группе риска по тромбозам находятся люди, имеющие хронические заболевания, связанные с нарушением обмена веществ, избыточным весом, хроническими заболеваниями сердца и сосудов (ИБС, атеросклероз).
Этим людям необходимо пройти углублённую диспансеризацию для предотвращения последствий постковидного синдрома, поскольку у них наиболее высок риск скрытого течения фатальных осложнений.
Не пропустить удар в спину
Первый этап
На этом этапе углублённой диспансеризации проводится обязательный осмотр врачом-терапевтом или врачом общей практики, а также несколько диагностических процедур:
- измерение сатурации (уровень концентрации кислорода) в крови в покое. Помогает оценить состояние дыхательной системы на данный момент;
- спирометрия (или спирография) – помогает оценить функциональное состояние лёгких и бронхов. Правда, для того, чтобы делать выводы, неплохо знать, каковы были результаты спирометрии и до заболевания;
- тест с 6-минутной ходьбой. Этот доступный тест тем не менее очень информативен, он хорошо иллюстрирует состояние сердечно-сосудистой системы. Его нужно сделать любому человеку при наличии жалоб на одышку или отёки, которые появились впервые или стали интенсивнее;
- определение концентрации D-димера в крови – выявляет риски тромбообразования;
- общий (клинический) и биохимический анализы крови – помогают оценить наличие воспалительных процессов в организме пациента, скрытое течение инфекций;
- рентген органов грудной клетки (нужен, если не выполнялся ранее в течение года).
Если на первом этапе диспансеризации были найдены осложнения (например, если показатель сатурации в покое у пациента 94 и ниже или результат теста с 6-минутной ходьбой или анализ на концентрацию D-димера в крови не в норме), то необходим второй этап.
Второй этап
Нужно сделать:
- эхокардиографию (УЗИ сердца);
- компьютерную томографию лёгких;
- дуплексное сканирование вен нижних конечностей.
При необходимости врач может назначить дополнительные обследования, а также направить к узким специалистам. При диагностировании осложнений или хронических заболеваний, в том числе связанных с перенесённой новой коронавирусной инфекцией, пациент направляется на диспансерное наблюдение. Там перечень обследований дополняется, назначается программа реабилитации и поддерживающей терапии.
Болезнь с продолжением
Такими терминами, как «долгий ковид», «ковидный хвост» или «постковидный синдром», врачи обозначают состояние, при котором последствия коронавирусной инфекции продолжаются ещё длительное время после окончания острой фазы заболевания. Считается, что патологические симптомы могут сохраняться на протяжении полугода и даже дольше.
 По данным ВОЗ, постковидным синдромом страдают не менее 10% переболевших людей. При этом, по мнению Минздрава РФ, риск образования тромбов после болезни возникает у трети переболевших! По словам врача-кардиолога, доктора медицинских наук, профессора кафедры факультетской терапии № 1 Института клинической медицины имени Н. В. Склифосовского Первого МГМУ имени И. М. Сеченова Дмитрия Напалкова, наибольший риск развития инфаркта и инсульта у людей, перенёсших COVID-19, возникает примерно через 2 месяца после выписки из стационара. То есть даже после выздоровления пациенты всё ещё остаются «на мушке» у опасных заболеваний, хотя сами об этом зачастую и не подозревают. Вовремя выявить те или иные патологии, возникшие в организме, очень важно. В этом и помогает углублённая диспансеризация. Пройти её следует всем людям, перенёсшим коронавирусную инфекцию, но особенно важно это сделать тем пациентам, которые болели в тяжёлой форме.
По данным ВОЗ, постковидным синдромом страдают не менее 10% переболевших людей. При этом, по мнению Минздрава РФ, риск образования тромбов после болезни возникает у трети переболевших! По словам врача-кардиолога, доктора медицинских наук, профессора кафедры факультетской терапии № 1 Института клинической медицины имени Н. В. Склифосовского Первого МГМУ имени И. М. Сеченова Дмитрия Напалкова, наибольший риск развития инфаркта и инсульта у людей, перенёсших COVID-19, возникает примерно через 2 месяца после выписки из стационара. То есть даже после выздоровления пациенты всё ещё остаются «на мушке» у опасных заболеваний, хотя сами об этом зачастую и не подозревают. Вовремя выявить те или иные патологии, возникшие в организме, очень важно. В этом и помогает углублённая диспансеризация. Пройти её следует всем людям, перенёсшим коронавирусную инфекцию, но особенно важно это сделать тем пациентам, которые болели в тяжёлой форме.
Новый диагноз: Long-COVID
Эту болезнь и связанные с ней риски медикам ещё предстоит изучить. И диспансеризация – один из шагов на этом пути.
 Наш эксперт – врач-педиатр, аллерголог-иммунолог, профессор Сеченовского университета, соруководитель международной группы по изучению постковидного синдрома у детей Даниил Мунблит.
Наш эксперт – врач-педиатр, аллерголог-иммунолог, профессор Сеченовского университета, соруководитель международной группы по изучению постковидного синдрома у детей Даниил Мунблит.
Несмотря на то что ВОЗ недавно внесла диагноз «Long-COVID» в МКБ‑10 (международную классификацию болезней), чёткое определение данного заболевания до сих пор не сформировано.
Опасный период
На данный момент у медиков ещё недостаточно достоверных знаний о причинах и самой сути постковидного синдрома. Тем не менее учёные рассматривают это явление не только как классическую постинфекционную астению, известную по таким заболеваниям, как грипп, пневмония и прочим, но и как более широкое понятие. Ведь и COVID-19, как уже известно, не просто респираторное, но мультисистемное заболевание.
Симптомы «долгого ковида» крайне разнообразны. Но самыми распространёнными, по данным исследований, являются: усталость, одышка (ощущение нехватки воздуха), проблемы с концентрацией внимания, а также неврологические симптомы, в частности туман в голове, забывчивость, тревожность. Тем не менее могут возникать и другие, самые разнообразные проявления, начиная от головокружения, учащённого сердцебиения, тремора (дрожи в конечностях), мышечных и суставных болей и заканчивая выпадением волос и сыпью на коже. Кроме того, многие пациенты теряют ощущение вкуса и запаха. У большинства из них через полгода всё само собой восстанавливается, хотя есть люди, у которых более года с обонянием и вкусом остаются проблемы.
Также известно и тоже доказано исследованиями, что у пациентов, перенёсших коронавирусную инфекцию, гораздо чаще, чем в целом в популяции, возникают сердечно-сосудистые риски (инфаркты, инсульты, тромбоэмболия). Эта опасность максимальна в ближайшие 2–3 месяца после болезни.
Женский пол – фактор риска
Как показало китайское исследование, у людей, которые перенесли болезнь тяжело, постковидный синдром в течение полугода встречается чаще, чем у тех, кто болел в лёгкой форме. Тем не менее и легко переболевшие не застрахованы от развития «ковидного хвоста». Что касается связи постковидного синдрома с пожилым возрастом и другими хроническими заболеваниями, то тут данные исследований противоречивы. Несколько повышен такой риск у пациентов с бронхиальной астмой по сравнению с теми, у кого астмы нет. Тем не менее однозначно говорить о том, что «долгий ковид» угрожает в большей степени людям с хроническими заболеваниями, пока нельзя. Пожилой возраст также не является доказанным фактором риска, более того, судя по исследованиям, «ковидный хвост» чаще развивается у молодых людей.
Стоит сказать ещё об одном доказанном факторе риска, который подтвердили все исследования. Это женский пол. У женщин постковидный синдром встречается чаще, чем у мужчин. Относительно детей пока ещё мало данных для того, чтобы утверждать, что у этой группы пациентов «долгого ковида» не бывает, но совершенно точно, что у детей он встречается существенно реже, чем у взрослых.
Без самодеятельности
Как именно лечить постковидный синдром, медики пока не знают. Но есть довольно интересная и подкреплённая предварительными исследованиями версия, что можно помочь переболевшим бороться с негативными последствиями COVID-19. Но если вопрос лечения «долгого ковида» пока остаётся дискутабельным, то не вызывает сомнений необходимость оценить потенциальный вред, который мог нанести вирус организму. Для этого как раз и была придумана и введена углублённая диспансеризация. Конечно, если человек через 2–3 месяца после болезни нормально себя чувствует, у него нет никаких тревожных симптомов, он ведёт активную жизнь, занимается спортом, то ему совершенно необязательно ходить по врачам и искать у себя какие-то патологии, повышая свой уровень тревожности. Но если есть хоть малейшие симптомы, лучше, конечно, обследоваться, благо есть такая возможность, которой, кстати, нет в большинстве других стран.
С 1 июля этого года в России запущена расширенная программа диспансеризации для переболевших COVID-19. Она включена в Программу государственных гарантий бесплатного оказания гражданам медицинской помощи на 2021–2023 годы. То есть положена всем бесплатно по полису ОМС. Пройти углублённую диспансеризацию можно спустя 60 дней после заболевания. Если пациент болел дома, не обращаясь к врачу, и данные о перенесённом заболевании отсутствуют, то диспансеризацию можно пройти по своей инициативе. При этом очень важно удержаться от соблазна самостоятельно назначать себе анализы и особенно трактовать их. С этим может справиться исключительно врач, поскольку важны не только отклонения показателей от референтных значений, но и то, насколько они повышены или понижены, кроме того, необходимо учитывать соотношения разных показателей между собой. Те, кто не владеет этими специальными знаниями, рискуют как минимум потратить деньги зря, как максимум сделать неверные выводы и нанести себе вред самолечением.