Статистика
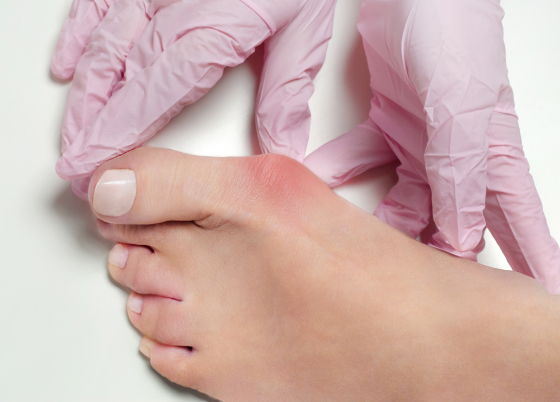
Помимо чисто эстетических проблем, вальгусная деформация стоп, а именно так это заболевание называется на языке медицины, может привести к значительному снижению качества жизни и вызвать развитие других заболеваний опорно-двигательного аппарата.
Частота деформации увеличивается с возрастом. Считается, что у людей 15–30 лет показатель заболеваемости составляет 3%, а в возрасте 30–60 лет – уже 9%. Более старшие люди подвержены вальгусной деформации в 16% случаев. При этом во всех возрастных группах у женщин деформация стопы встречается в 4 раза чаще, чем у мужчин.
Проблема
Заболевание отчасти относится к генетическим: в 72% случаев оно передаётся по материнской линии. Исследования также выявили ряд факторов, которые способствуют его развитию:
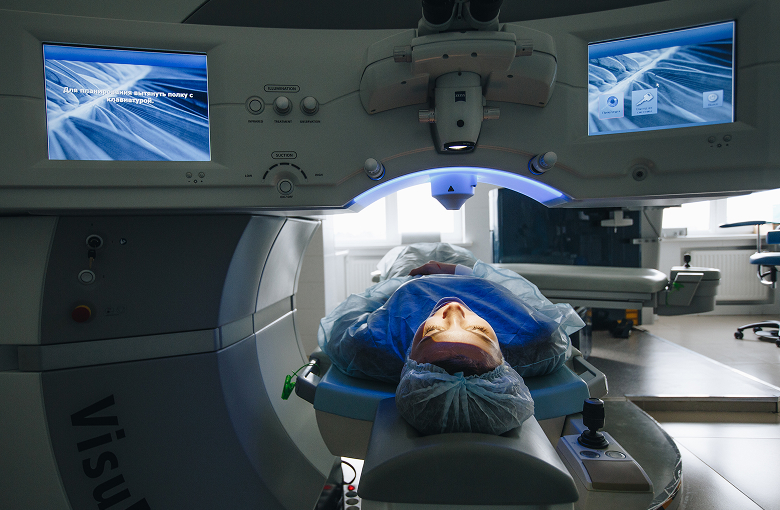
С помощью роботизированного рентгеновского комплекса Multitom Rax от Siemens можно:
- ношение обуви с узким носком и на высоком каблуке. Считается, что заболевание почти никогда не встречается у народов, которые ходят босиком;
- гипермобильность суставов (заболевание соединительной ткани, при котором у человека слишком ослаблены связки) и другие суставные проблемы;
- болезни костей;
- поперечное плоскостопие;
- интенсивные спортивные нагрузки;
- травмы и переломы;
- сосудистые заболевания;
- эндокринные нарушения.
Специфика

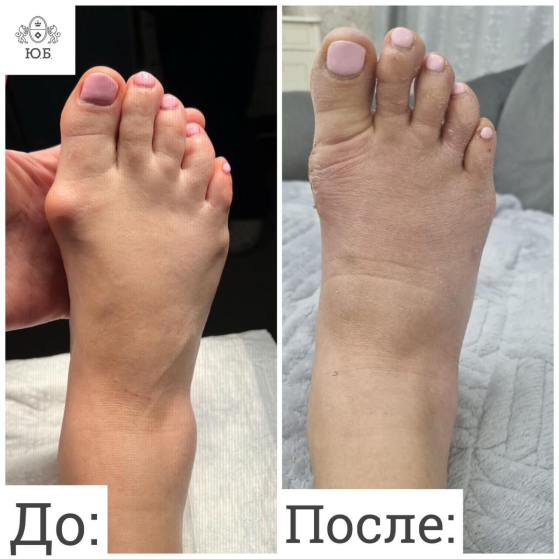
Итак, вальгусная деформация – это изменение формы большого пальца стопы. Степень тяжести определяется углом, который образовался в результате отклонения большого пальца ноги по отношению к следующему за ним пальцу.
В норме этот угол составляет 7–10°, в то время как при первой стадии деформации доходит до 20°, при второй – до 35°, а при третьей – ещё больше.
Со временем появляются болезненные ощущения в области «шишки», кожа краснеет, подвижность сустава уменьшается. Из-за дискомфорта, который вальгусная деформация причиняет при ходьбе, может измениться походка, а это уже грозит плоскостопием и другими заболеваниями.
Эти симптомы могут проявиться даже на самых ранних этапах заболевания. Не стоит их игнорировать – при появлении первых признаков деформации важно как можно скорее обратиться к специалисту и приступить к лечению.
Москва, ул. Нагорная, д.17, корп.6.
Телефон: +7 (495) 151-93-56
Специалисты, работающие в отделении ортопедии, имеют большой практический опыт, стажируются в лучших российских и зарубежных клиниках.

Диагностика
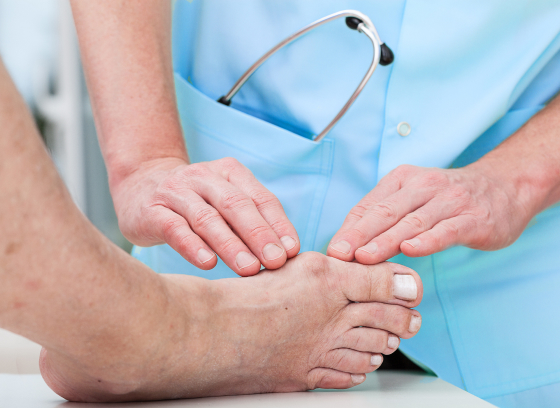
Говорят, что опытный ортопед может поставить предварительный диагноз, посмотрев на походку пациента. Это правда, хотя в стандартную процедуру входит также беседа с больным, внешний осмотр и назначение различных исследований.
Так, рентген позволит увидеть степень деформации. При необходимости исключения других заболеваний может быть назначено КТ. УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
При подготовке к операции, если в ней есть необходимость, проводится анализ крови: общий, биохимический, на ВИЧ, гепатиты В и С, сифилис, а также анализ мочи.
Лечение
Лечение вальгусной деформации почти всегда начинается с рекомендации подобрать удобную обувь. Она и в процессе понадобится, и при реабилитации пригодится.
Для снятия боли и уменьшения воспалительного процесса могут быть назначены нестероидные противовоспалительные препараты и физиотерапия.
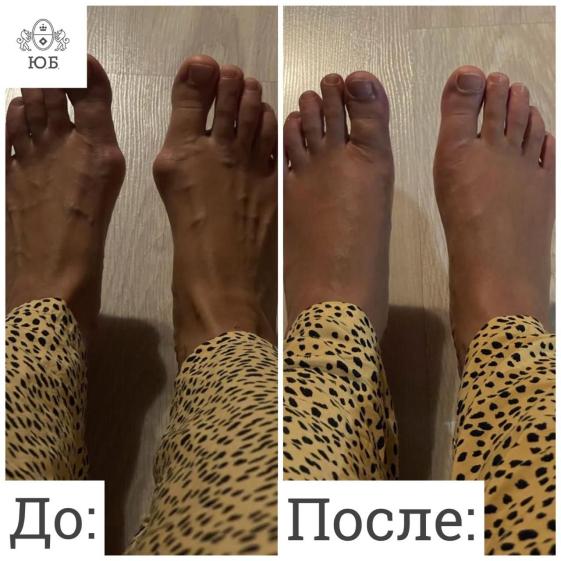
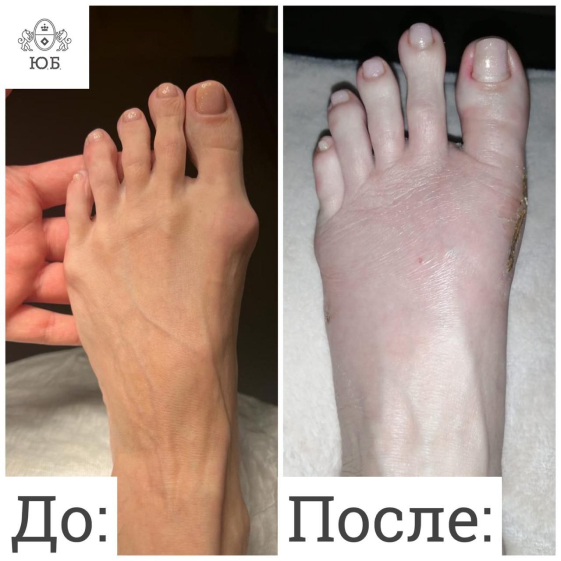
Возможно применение различных ортопедических изделий, но всё это – на ранних стадиях. Если процесс зашёл далеко, кардинально поправить дело может только операция.
На сегодняшний день в мире существует более 400 методик по исправлению вальгусной деформации. В Юсуповской Больнице эффективно проводятся операции по малоинвазивной и реконструктивной пластике ноги.
Малоинвазивные операции на большом пальце ноги выполняют через 2–3 небольших прокола кожи. Хирург-ортопед во время такой операции манипулирует микрохирургическим инструментарием с использованием микрофрез, что позволяет выполнить всё точно и качественно.
Операция называется остеотомией. Это хирургическое вмешательство, при котором кость разрезается, чтобы изменить положение её частей относительно оси. Перемещаемые отрезки при этом фиксируют без значительного повреждения сухожилий, мышц и мягких тканей. Это делают с помощью специальных винтов или спиц. Восстановительный период после такой операции обычно занимает 2–3 суток, а швы снимают на 10-14 день.
В более тяжёлых случаях, когда малоинвазивные методики не подходят, хирурги делают на стопе полноценные разрезы для получения более широкого доступа. При этом вместе с выполнением остеотомии иногда происходит удаление костных наростов и пластика связок. Такие операции требуют более длительного и сложного вмешательства, поэтому срок реабилитации незначительно увеличивается. Осложнения после операций на большом пальце стопы ног возникают довольно редко.
Мнение
«При начальных стадиях деформации стопы, когда человек только заметил, что появляется шишка, нужно как можно быстрее поставить правильный диагноз. На этом этапе прогрессирование заболевания еще можно остановить консервативными методами.
Если же время упущено, необходимо проводить операцию. С ней тоже тянуть нельзя: при деформации первого пальца нагрузка будет неправильно распределяться уже на коленный сустав, а это прямой путь к преждевременным артрозам. Далее – везде: тазобедренный сустав, поясница, нарушения скелета…
Главное – не бояться операции. Она проходит с применением анестезии, без боли, а современная аппаратура предполагает быстрое заживление и восстановление».
Реклама, 18+. ООО «Нейро-клиника»
Лицензия: Л041-01137-77/00347724 от 19.03.2020