Вагинальный кандидоз: симптомы, лечение и профилактика
По данным официальной статистики, у 75% женщин хотя бы один раз в жизни были проявления вагинального кандидоза. Это грибковое инфекционное заболевание очень распространено и представляет собой крайне актуальную проблему. Кандидоз может проявляться по-разному: от легкого дискомфорта до угрозы прерывания беременности. И даже если симптомы вагинального кандидоза кажутся несерьезными, его всегда необходимо тщательно лечить[1]. В статье расскажем, почему развивается грибковая инфекция, как распознать ее первые признаки и чем лечить вагинальный кандидоз.
Содержание статьи:
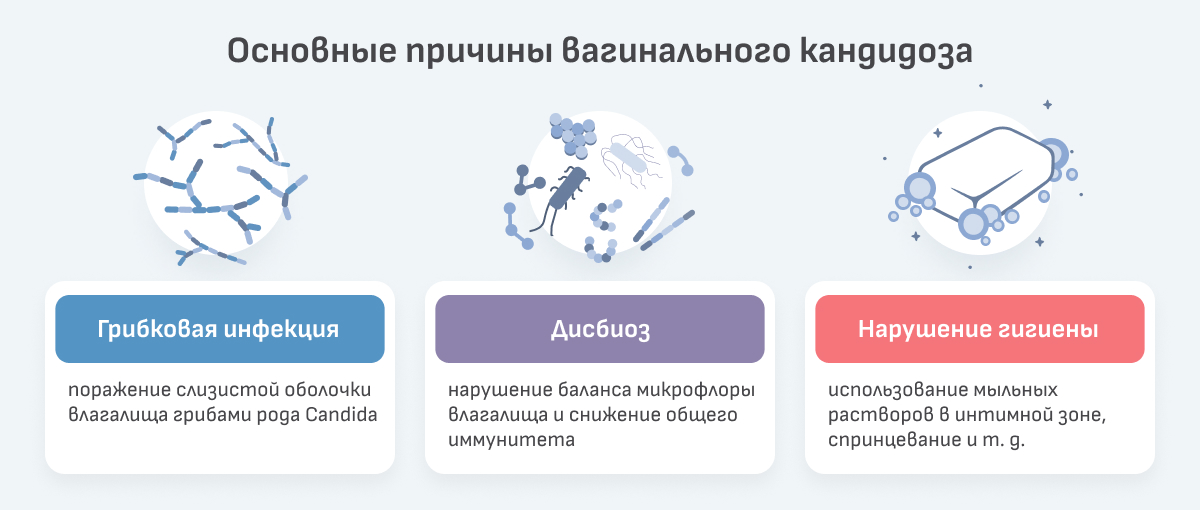
Вагинальный кандидоз — это инфекционная болезнь женских половых путей, которая возникает из-за чрезмерного роста грибов рода Candida на слизистой влагалища. Заболевание, известное многим как молочница, развивается поэтапно. В норме Candida живет во влагалище в небольшом количестве и не представляет угрозы для здоровья, однако при определенных условиях она начинает усиленно размножаться и воздействовать на клетки слизистой, вызывая воспаление, отек и выраженное раздражение в интимной зоне. Одним из благоприятных для грибка факторов считают снижение иммунного ответа в организме. Это может произойти при приеме гормональных препаратов, после инфекционного заболевания, во время беременности.
Еще один стимул для бесконтрольного размножения Candida — дисбаланс влагалищной микрофлоры из-за несоблюдения правил гигиены, фоновых гинекологических болезней или приема антибиотиков[2]. Вне зависимости от причины, вызвавшей кандидоз, каждой женщине необходимо уметь распознавать первые симптомы заболевания и знать, как помочь себе, во избежание прогрессирования неприятных симптомов.
Симптомы вагинального кандидоза
Как и у любой другой болезни, у вагинального кандидоза есть типичные признаки, позволяющие заподозрить заболевание и вовремя начать лечение. При остром кандидозе выраженность симптомов может быть разной: инфекция может протекать в легкой форме и сопровождаться лишь незначительным дискомфортом или спровоцировать осложнения со стороны внутренних женских половых органов и мочеиспускательной системы. Какие симптомы характерны для большинства случаев острого кандидоза?
- обильные светлые творожистые выделения с резким запахом;
- яркое покраснение, раздражение и отечность слизистой оболочки влагалища;
- болезненность при половом акте;
- зуд и жжение различной интенсивности в интимной зоне;
- рези при мочеиспускании при распространении воспаления на слизистую мочеиспускательного канала[3].
Еще одна форма грибковой инфекции влагалища — хронический вагинальный кандидоз. Такой диагноз ставят, если женщина сталкивается с повторными воспалениями во влагалище несколько раз в год, а результаты гинекологических мазков — анализов на вагинальную флору — стабильно показывают отклонения. Заподозрить хронический вагинальный кандидоз пациентка может самостоятельно — он имеет следующие отличительные признаки:
- сухость и атрофия (истончение, побледнение) слизистой оболочки влагалища;
- постоянный дискомфорт в интимной зоне, в том числе при половой близости;
- трещины кожи в области преддверия влагалища и слизистой оболочки;
- скудные густые выделения из влагалища с неприятным запахом, нередко творожистые, усиливающиеся перед и после менструации.
Хронический тип инфекции вылечить гораздо сложнее: как правило, требуется более длительная терапия, применение сильных противогрибковых средств[4]. В любом случае, чтобы установить правильный диагноз и получить верные рекомендации по лечению, необходимо обратиться к врачу и пройти обследование.
Диагностика вагинального кандидоза
Обследование пациентки с подозрением на вагинальный кандидоз включает:
- Гинекологический осмотр с выявлением типичных клинических признаков грибковой инфекции.
- Микроскопическое исследование мазков со слизистой оболочки с изучением качественного и количественного состава влагалищной микрофлоры и выявлением болезнетворных микроорганизмов.
- В сложных случаях — микробиологический посев отделяемого из влагалища для определения типа возбудителя болезни, а также его чувствительности к противогрибковым препаратам.
- Современные тест-системы с точной идентификацией фрагментов ДНК (генетического материала) патогенных грибков и бактерий.
Вагинальный кандидоз: лечение
Проблема поиска оптимальных методов терапии грибковой инфекции влагалища сегодня актуальна по двум причинам. Во-первых, из-за большой распространенности кандидоза среди женщин. Во-вторых, из-за частых попыток самолечения, что во многих случаях приводит к переходу инфекции в хроническую форму, хуже поддающуюся лечению. В частности, самостоятельное использование лекарственных средств может привести к формированию устойчивых к медикаментам форм грибков, прогрессированию болезни и развитию гинекологических и урологических осложнений. При первых признаках воспаления важно обратиться к гинекологу и получить индивидуальные рекомендации по лечению.
Традиционная схема лечения вагинального кандидоза включает:
- Купирование острого воспаления с помощью противогрибковых препаратов.
- Поддерживающую терапию: интервальный прием противогрибковых средств (обычно один раз в неделю) в течение 3–6 месяцев для предотвращения рецидива кандидоза.
- Профилактику повторного инфицирования путем нормализации состава влагалищной микрофлоры и соблюдения правил гигиены, в том числе в половой жизни[5].
Ключевой компонент современных методик лечения вагинального кандидоза — это противогрибковые лекарства, или антимикотики. Существуют несколько их разновидностей — они отличаются механизмом действия, способом применения и показаниями к назначению.
- Первая группа популярных противогрибковых — азолы. К ней относятся препараты на основе флуконазола, итраконазола, клотримазола, кетоконазола и т. д. Азолы направленно уничтожают грибковые микроорганизмы, в том числе различные виды Candida.
- Другая фармакологическая разновидность антимикотиков — полиеновые препараты, по классификации относящиеся к антибиотикам. Помимо подавляющего действия на грибки, полиеновые молекулы уничтожают и некоторые патогенные бактерии и простейшие[6].
Поговорим более предметно о средствах от вагинального кандидоза.
Препараты для лечения вагинального кандидоза
Противогрибковые медикаменты можно разделить на две большие фармакологические группы: местные средства и препараты системного действия. Первые работают локально в очаге инфекции — во влагалище, вторые оказывают общий эффект на организм. При выборе формы лекарства врач руководствуется клинической картиной, тяжестью заболевания и особенностями здоровья пациентки. Можно выделить плюсы и минусы каждой группы препаратов.
Вагинальные свечи и таблетки от кандидоза
Суппозитории и таблетки для местного использования обычно назначают при нетяжелых формах кандидоза. Эта лекарственная форма удобна. Ее минус — сравнительно длительный курс лечения — в среднем он составляет шесть дней[7]. В числе таких средств можно назвать:
- «Канизон» (номер в ГРЛС: П N011804/01[8]) — вагинальные таблетки с клотримазолом.
- «Натамицин» (номер в ГРЛС: ЛП-007742[9]) — суппозитории для интравагинального применения с одноименным действующим веществом.
- «Кандид-В6» (номер в ГРЛС: П N012759/01[10]) — влагалищные таблетки с активным компонентом клотримазолом.
Гели и кремы для местного применения
Альтернативой вагинальным таблеткам и суппозиториям служат гели и кремы от кандидоза: если требуется местное лечение, многие врачи предпочитают именно эту лекарственную форму. По данным некоторых исследований, кремообразная консистенция лекарства оказывает более надежный противогрибковый эффект[11]. К числу кремов и гелей от кандидоза относятся:
- «Клотримазол» (номер в ГРЛС: ЛП-007877[12]) в виде крема для вагинального применения.
- «Примацин» (номер в ГРЛС: ЛП-005431[13]) — крем для местного применения с натамицином.
- «Кандид» (номер в ГРЛС: ЛСР-000061[14]) в форме вагинального геля с клотримазолом.
Системные препараты от кандидоза
Приоритетное значение в современных клинических рекомендациях и протоколах ВОЗ отводится препаратам системного действия, особенно при лечении тяжелых и рецидивирующих кандидозов[15]. Лекарства для приема внутрь обеспечивают целенаправленный эффект против грибковой инфекции во влагалище и помогают профилактировать повторные воспаления. Еще одно преимущество системных противогрибковых форм — это накопление лекарственного вещества в слизистой влагалища и длительная защита половых путей от инфекции после приема однократной дозы медикамента. Среди системных препаратов от кандидоза можно назвать такие, как:
- «Флюкостат» (номер в ГРЛС: Р N001361/01[16]) — популярный препарат с флуконазолом в виде капсул.
- «Фангифлю» (номер в ГРЛС: ЛП-000223[17]) — капсулы, показанные при различных видах грибковых инфекций.
- «Дисорел-сановель» (номер в ГРЛС: ЛСР-003644/10[18]) — турецкий аналог в виде капсул.
Лечение вагинального кандидоза у беременных женщин
Организм будущей мамы особенно чувствителен к инфекции — беременность предполагает физиологический, то есть нормальный, иммунодефицит. В этот период наблюдается повышенная восприимчивость и к воспалительным заболеваниям влагалища — беременные женщины, особенно на поздних сроках, часто болеют вагинальным кандидозом. Так как прием любых препаратов во время беременности несет угрозу попадания лекарственных веществ в кровь ребенка, гинекологи при лечении будущих мам отдают предпочтение местным формам медикаментов: влагалищным таблеткам, свечам, гелям и кремам. Среди разрешенных противогрибковых веществ — натамицин и клотримазол[19].
Грибковая инфекция может развиться и в послеродовой период, поэтому вопрос: «Чем лечить вагинальный кандидоз при грудном вскармливании?», — крайне актуален. Кормящим женщинам нужно особенно тщательно подбирать безопасный, но эффективный препарат. Современная фарминдустрия предлагает перечень таких медикаментов на выбор: молодым мамам подходят местные и системные лекарства на основе флуконазола, клотримазола или натамицина. Также при лактации используются средства для поддержания нормального состава влагалищной микрофлоры, в частности вагинальные капсулы или таблетки для приема внутрь с пробиотиками[20].
Профилактика вагинального кандидоза: чего не любит грибок Candida
Для того чтобы инфекция не возвращалась вновь, мало вылечить острый воспалительный процесс — важно позаботиться и о профилактике рецидива кандидоза. Рекомендации врачей охватывают несколько направлений. Так, с целью профилактики могут быть назначены средства, содержащие полезные для влагалища бактерии.
Не менее важны и немедикаментозные мероприятия — следует постоянно соблюдать правила гигиены, в том числе в половой жизни, а также избегать потенциально опасных для влагалищной микрофлоры процедур. Основные аспекты профилактики острого и хронического вагинального кандидоза:
- Регулярная тщательная интимная гигиена с использованием чистой воды или гигиенических средств с нейтральным уровнем рН.
- Избегание частой смены половых партнеров, использование барьерной контрацепции.
- Отказ от спринцеваний влагалища, «влагалищного душа», в том числе с использованием лекарственных и травяных растворов.
- Ограничение использования гигиенических прокладок и нижнего белья из синтетических тканей.
- Четкое соблюдение сроков использования внутриматочных контрацептивов (например, спиралей) и влагалищных диафрагм.
- Своевременное и полноценное лечение заболеваний гормональной и желудочно-кишечной систем, а также сопутствующих гинекологических патологий[21].
Диета при вагинальном кандидозе
Немалую роль в развитии повторяющихся кандидозов играет и характер питания женщины. Цепочка здесь проста: нездоровый рацион приводит к нарушению состава кишечной микрофлоры, которая, в свою очередь, ощутимо влияет на баланс полезных и болезнетворных микроорганизмов во влагалище. Существует целый список продуктов, которые считают потенциальными провокаторами воспаления во влагалище. Среди них жирная кисломолочная продукция, жирные сорта мяса, сахар, в том числе в напитках, хлебобулочные изделия, макароны и белый рис. Соответственно, диета при вагинальном кандидозе должна включать свежие овощи и фрукты, цельнозерновые продукты, нежирное мясо, рыбу, несладкие йогурты и ряженку. Компоненты рациона, усиливающие процессы брожения, стоит максимально ограничить[22].
До 40% женщин, столкнувшихся с проблемой воспаления половых путей и выделениями из влагалища, имеют дело с грибковой инфекцией[23]. Болезнетворные грибы рода Candida вызывают вагинальный кандидоз, который становится причиной выраженного дискомфорта и выбивает из привычного ритма жизни. Ключевое звено в борьбе с кандидозом — это эффективное лечение для полного избавления от патогена. Сегодня справиться с болезнью можно с помощью всего одной таблетки — современные препараты действуют быстро и целенаправленно.
** Материал не является публичной офертой. Информация о стоимости указана для ознакомления и актуальна на октябрь 2022 года.

Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.