Таблетки от мигрени: как можно выбрать препарат
Мигрень — весьма распространенное заболевание. По статистике, до 12% населения страдает от мигренозных приступов, а примерно две трети из них испытывают выраженный болевой синдром, приводящий к частичной или даже полной потере трудоспособности[1].
Почему важно бороться с мигренью
Согласно Международной классификации головных болей (МГКБ), мигрень — это пароксизмальное состояние, которое проявляется приступами головной боли пульсирующего характера, периодически повторяется и локализуется преимущественно в одной половине головы — чаще всего в глазнично-лобно-височной области. Во многих случаях приступы сопровождаются тошнотой, рвотой, непереносимостью света и громких звуков. Продолжительность приступов может составлять от четырех до 72 часов.
Мигрень считается самостоятельным неврологическим заболеванием, вызванным нарушением регуляции тонуса сосудов головного мозга. Боль провоцируется их расширением, увеличением проницаемости сосудистой стенки и проникновением в околососудистое пространство аллогенных веществ плазмы крови, вызывающих нейрогенное воспаление.
Доказано, что женщины чаще страдают мигренью, чем мужчины, а первые приступы заболевания отмечаются в возрасте от 18 до 33 лет. В зрелом возрасте частота мигренозных приступов снижается, иногда они полностью исчезают, причем даже при отсутствии лечения. Почему возникает мигрень?
Она может передаваться по наследству, родственники больных часто также страдают от приступов, при этом главная роль в передаче мигрени принадлежит матери — вероятность болезни у ребенка достигает 70%. Если же мигрень отмечается у обоих родителей, то этот показатель повышается до 90%[2].
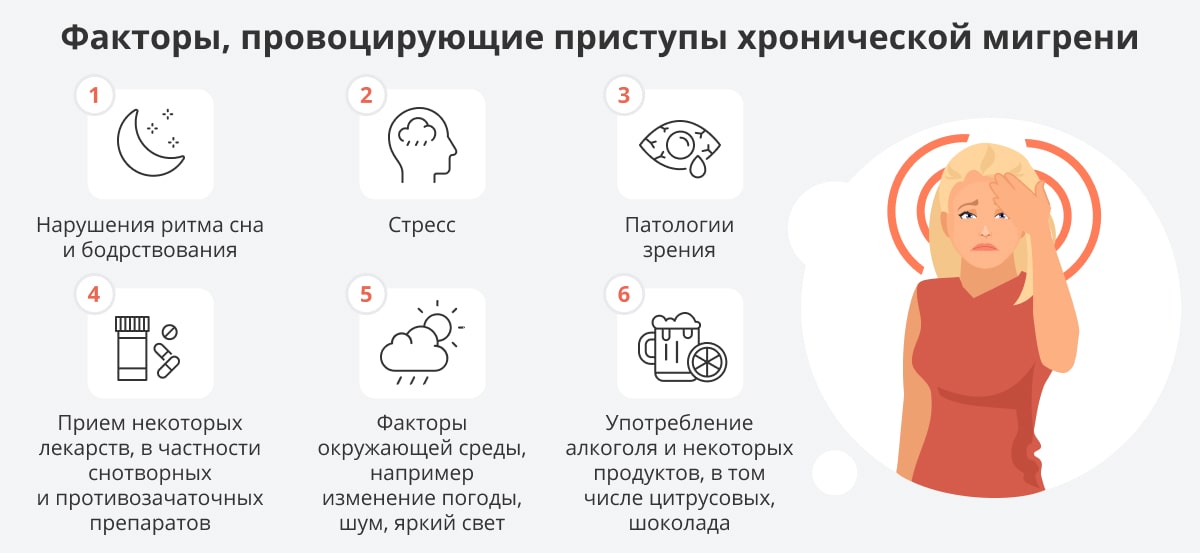
Определенную роль в возникновении приступов играют так называемые провокаторы, к которым относятся эмоциональные и физические перегрузки, голод, изменение погоды, сильный шум, духота в помещении… Иногда приступ вызывается недостатком или, наоборот, избытком сна, а также некоторыми пищевыми продуктами (цитрусовые, шоколад, определенные сорта сыра) и алкоголем.
Согласно МГКБ, выделяют следующие типы мигрени:
- Мигрень без ауры, встречающаяся в 70% всех клинических случаев[3]. Течение заболевания этого типа состоит из трех фаз:
- Первая фаза — продромальные явления, возникающие за несколько часов до приступа: снижение настроения, вялость или раздражительность, жажда (проявляются не во всех случаях мигрени).
- Вторая фаза — возникновение боли, при этом ее интенсивность непрерывно нарастает в течение 2–5 часов. В течение приступа боль может распространиться на половину головы или всю голову, сменяясь на ощущение распирания или сдавливания.
- Третья фаза — постепенное снижение боли, переходящее в чувство вялости, сонливости. Интенсивность приступов и их частота сугубо индивидуальны.
- Мигрень с аурой, при которой приступу предшествует появление очаговых неврологических симптомов. Чаще всего отмечаются зрительные расстройства: больной «видит» перед собой сверкающие точки, зигзаги, полосы, иногда происходит выпадение отдельных участков поля зрения. У некоторых пациентов во время приступов возникают зрительные иллюзии, получившие название «синдром Алисы»: все предметы и люди кажутся им удлиненными или, наоборот, уменьшенными в размерах. Иногда отмечается изменение окраски окружающего их мира и другие необычные явления. Как правило, аура исчезает в течение часа, после чего наступает болевая фаза приступа.
Хотя в целом мигрень имеет доброкачественный характер, ее необходимо лечить, поскольку приступы, как уже говорилось, могут существенно нарушать качество жизни человека. Всемирная организация здравоохранения внесла мигрень в список 19 заболеваний, максимально нарушающих социальную адаптацию пациентов. При отсутствии лечения мигрень может привести к осложнениям, поскольку каждый приступ сопровождается спазмом сосудов и снижением кровотока. В будущем это чревато развитием лейкоэнцефалопатии (поражение мозга). Кроме того, мигрень без лечения может вызвать следующие опасные состояния:
- мигренозный статус — изнуряющий приступ мигрени, продолжающийся более 72 часов;
- мигренозный инсульт — возникает при затянувшемся приступе мигрени с аурой. В результате могут отмечаться нарушения речи, онемение руки и половины лица, вызванные поражением вещества головного мозга в зоне, соответствующей ауре;
- мигрень-эпилепсия, сопровождающаяся припадками.
Диагностика мигрени проводится на основе анамнеза и осмотра больного. Сложность постановки диагноза состоит в том, что неврологические признаки могут быть обнаружены только во время приступа, поэтому максимальное внимание уделяется опросу пациента. Кроме того, обязательно проведение физикального обследования, чтобы исключить иные заболевания, сопровождающиеся головной болью.
Для скрининговой диагностики мигрени был разработан тест ID Migrain, который пациент может пройти самостоятельно еще до консультации врача[4]. Тест состоит из трех вопросов: беспокоила ли тошнота или недомогание, раздражал ли свет (намного сильнее, чем в межприступный период), мешала ли головная боль работать, учиться или заниматься другими делами в течение дня и более? Положительный ответ на два или три вопроса подтверждает наличие мигрени с точностью до 93%. И все же только врач может поставить точный диагноз, а также корректно подобрать таблетки от боли при мигрени.
Какие таблетки можно выбрать
Лечение мигрени включает два этапа: купирование приступа и профилактическую терапию. Для непосредственной борьбы с приступом применяют препараты разных фармакологических групп. Успешность того или иного лекарственного средства в терапии мигренозного приступа оценивается по нескольким критериям:
- купирование боли в течение двух часов;
- сохранение эффективности лечения в двух случаях их трех;
- отсутствие рецидива и необходимости повторного принятия препарата в течение 24 часов после снятия болевого синдрома.
Безрецептурные таблетки против мигрени, такие как простые анальгетики и НПВС (нестероидные противовоспалительные средства), рекомендованы для купирования боли при легких и умеренных приступах, в тех случаях, если пациент не принимал ранее специализированные лекарственные препараты для лечения мигрени. Эффективность лечения анальгетиками и НПВС была подтверждена исследованиями для таких препаратов как парацетамол, ибупрофен, диклофенак, ацетилсалициловая кислота и некоторых других.
Для лечения легкого приступа врач может порекомендовать ацетилсалициловую кислоту, но, если ее эффективности недостаточно или есть индивидуальные противопоказания к приему, рекомендуется пробовать другие препараты из группы НПВС либо применять парацетамол (ненаркотический анальгетик центрального действия). По своему болеутоляющему действию парацетамол не уступает ацетилсалициловой кислоте и даже превосходит ее, но при этом не обладает противовоспалительным эффектом.
Эффективность нестероидных противовоспалительных средств в купировании мигренозного приступа связана именно с подавлением нейрогенного воспаления в мозговой оболочке за счет их антиэкссудативного (противоотечного) действия и уменьшения влияния медиаторов воспаления. В результате этих эффектов снижается отек, оказывающий механическое давление на болевые рецепторы тканей. Кроме того, подавление синтеза простагландинов снижает вызванную ими чувствительность болевых рецепторов к действию механических и химических раздражителей.
Хорошие результаты в купировании приступов показывают комбинированные болеутоляющие таблетки при мигрени, в состав которых входит более одного активного вещества, например ибупрофен + парацетамол.
Самолечение мигрени, как и любого другого заболевания, чревато серьезными последствиями, особенно если пациент не слишком осведомлен об особенностях действующих компонентов. Например, с большой осторожностью следует принимать препараты, содержащие метамизол натрия (более известное название — анальгин), поскольку доказана его способность увеличивать риск развития агранулоцитоза — патологического состояния, характеризующегося снижением в крови лейкоцитов. Многие страны запретили использование метамизола натрия или существенно ограничили его оборот в фарминдустрии[5].
Лечение мигрени, протекающей с приступами выраженной интенсивности, проводится с помощью специализированных рецептурных препаратов: триптанов и производных эрготамина. При тяжелых приступах или мигренозном статусе также показаны глюкокортикостероиды (ГКС). Фармакологическая терапия, помимо обезболивающих и ГКС, может включать антидепрессанты, миорелаксанты и антиконвульсанты. При наличии у больного ночной формы мигрени рекомендуют снотворные препараты, прием которых предпочтителен во второй половине дня. Длительность курса терапии рецептурными средствами обычно составляет от четырех до шести месяцев. Следует отметить, что все эти лекарственные препараты имеют букет опасных побочных эффектов и длинный перечень противопоказаний, поэтому не только продаются по рецепту, но и применяются под строгим контролем специалиста.
Таблетки для профилактики мигрени назначают только в тех случаях, когда частота приступов составляет не реже двух раз в месяц, применяются также рецептурные препараты.
К сожалению, многие люди рассматривают головную боль и легкие формы мигрени как что-то незначительное и предпочитают не обращаться с проблемой к врачу, самостоятельно решая, какие таблетки пить при мигрени. Но даже при наличии в аптеках внушительного количества безрецептурных препаратов только врач может назначить те из них, которые помогут снять приступ мигрени быстро и без существенного риска побочных эффектов.

Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.