Небулайзер или паровой ингалятор: муки выбора
Каждая семья сталкивается с респираторными заболеваниями. Особенно часто болеют дети дошкольного возраста и младшие школьники, но не застрахованы от этого и взрослые. Когда течение заболевания затягивается и осложняется, а инфекция «опускается» в нижний отдел дыхательных путей, врачи обычно назначают пациентам ингаляции лекарственных средств с применением небулайзера. Требуется этот аппарат и для лечения больных хроническими заболеваниями — бронхиальной астмой или ХОБЛ. Разберемся, что это за прибор и в чем его преимущество по сравнению с привычным паровым ингалятором? Какой ингалятор лучше выбрать для заботы о здоровье членов всей семьи?
Чем небулайзер отличается от парового ингалятора?
Некоторые современные исследования признают ингаляционную терапию самым действенным способом как лечения, так и профилактики заболеваний дыхательных путей[1]. Поступление лекарства в организм при вдыхании — наиболее естественный и быстрый способ воздействия на патологические процессы органов дыхания, а также и на другие системы. Лечебный эффект при этом достигается без создания нагрузки на желудочно-кишечный тракт и нарушения кожных покровов.
Какие бывают ингаляторы? В медицине используется несколько видов ингаляторов, две основные разновидности — паровой ингалятор и небулайзер — имеют наиболее кардинальные отличия.
Паровой ингалятор
Этот тип ингалятора применяется еще со времен Древнего Египта. Принцип действия основан на испарении кипящей воды, в которой растворено лекарство: вместе с паром пациент получает и лекарственное вещество.
Лучшими паровыми ингаляторами считаются:
- Модификации с электроподогревом, имеющие керамический нагреватель. При подключении к сети вода доводится до кипения, происходит парообразование. Пар смешивается с лекарственным раствором и через мундштук подается в органы дыхания пациента. Температура пара в таком ингаляторе на выходе, как правило, оказывается в пределах 45°C.
- Комплекты из двух емкостей, в которых внутренняя часть заполняется парящей водой, а наружная оболочка играет роль термоса. Закрывается емкость крышкой со встроенной лицевой маской, через которую больной вдыхает пар с лекарственным средством.
Подобные устройства применяются для лечения ОРВИ в начальном периоде, в фазе затухания воспаления носоглотки, при некоторых хронических заболеваниях ЛОР-органов — строго по назначению врача[2]. Проведение процедуры требует осторожности, поскольку есть опасность получить ожоги. К тому же существует множество препаратов, которые невозможно использовать при паровой ингаляции.
Применение паровых ингаляций следует обязательно обговорить с лечащим врачом, так как они имеют много противопоказаний[3]:
- острая пневмония;
- плеврит;
- тяжелые формы туберкулеза;
- ишемическая болезнь сердца;
- гипертония;
- общее ослабленное состояние.
Нельзя применять эти ингаляции при лихорадке, гипертрофии, отеке и гнойном воспалении слизистой оболочки дыхательных путей.
Небулайзеры
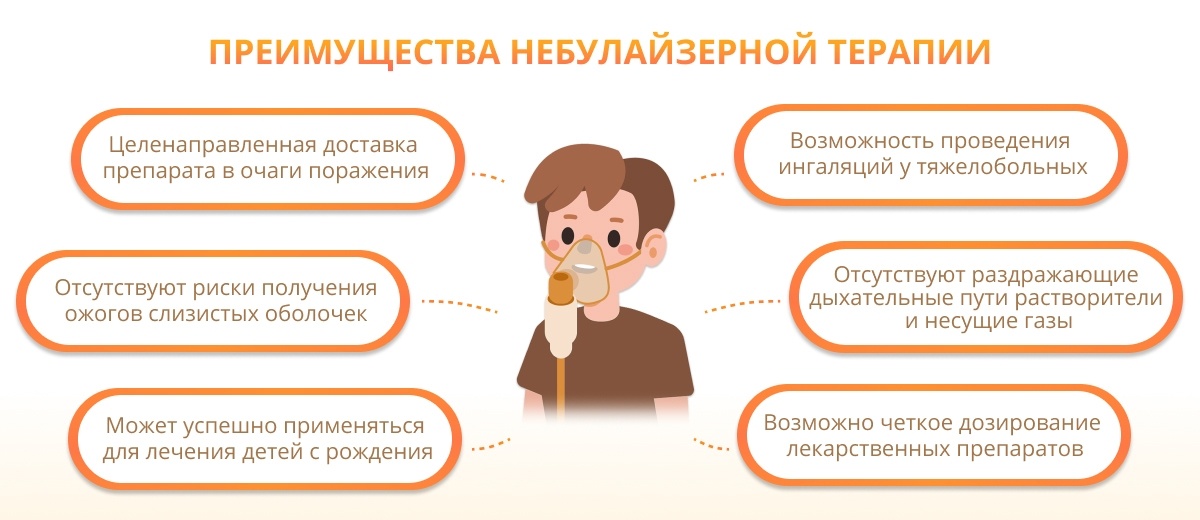
Данный вид ингаляторов применяется с конца XIX века. В них не используется пар, вместо этого лекарство расщепляется на мельчайшие капли, превращаясь на выходе практически в туман, с чем связано и наименование прибора: с латинского nebula — «облако», «туман». Пациент вдыхает лекарство в виде аэрозольного облака, состоящего из мелкодисперсных частиц, проникающих глубоко в органы дыхания и распределяющихся в очаге заболевания. Этот прибор считается оптимальным для лечения посредством ингаляций, поскольку позволяет применять широкий спектр лекарственных препаратов, доставляя их непосредственно в орган-мишень[4].
При некоторых заболеваниях больным приходится пользоваться карманным жидкостным ингалятором, который работает на фреоне, либо порошковым ингалятором. Однако они дают лишь временное улучшение. Конечно, эти устройства помогают снять бронхоспазм и блокируют приступ удушья. Но они, к сожалению, не способствуют быстрой очистке бронхов от вязкой мокроты. Дополнительный минус — пациенту во время приступа бывает сложно синхронизировать вдох с нажатием клапана[5].
- Ультразвуковые ингаляторы имеют в составе источник УЗ-колебаний (пьезоэлемент). Под действием ультразвука происходит расщепление раствора лекарства и превращение его в аэрозоль. В зависимости от интенсивности ультразвука меняется скорость и объем распыления лекарства. Минус подобных моделей — невозможность применения некоторых препаратов в связи с тем, что они теряют свойства при воздействии ультразвука. Также данный тип распыления создает частицы диаметром более 5 микрон, в связи с чем не может быть использован для лечения бронхиальной астмы и ХОБЛ[6].
- Мембранные, или mesh-ингаляторы, также работают с применением ультразвука, однако его действие направлено не напрямую на лекарство, а на сетчатую мембрану, которая приходит в движение, в результате чего проходящее через нее лекарственное средство рассеивается. К минусам можно отнести довольно высокую стоимость и требовательность в уходе (необходима тщательная промывка мембраны).
- Компрессорные (струйные) небулайзеры состоят из электромеханического компрессора и небулайзерной камеры, в которой происходит образование аэрозоля посредством расщепления лекарства мощной струей воздуха, создаваемой компрессором.
Специалисты оценивают данный тип прибора как наиболее надежный. Также отмечают, что он позволяет использовать максимально широкий спектр препаратов в сочетании с наименьшими потерями лекарственного раствора. Из неудобств данной модели отмечается небольшой шум в процессе ее работы — пожалуй, это единственный минус применения.
Поскольку сегодня в медицинской практике наиболее распространены компрессорные ингаляторы, то, говоря о небулайзерной терапии, обычно подразумевают именно данную разновидность.
Ингаляции через небулайзер врачи назначают при следующих показаниях[7]:
- ЛОР-заболевания в различной стадии (ларингит, ринит, синусит и прочие);
- бронхит;
- трахеит;
- пневмония;
- бронхиальная астма;
- ХОБЛ;
- грибковые поражения ВДП;
- муковисцидоз;
- туберкулез различной этиологии;
- профилактика послеоперационных осложнений.
И это, конечно же, далеко не весь перечень.
Противопоказания к применению небулайзера также существуют. Среди них — аллергия на тот или иной лечебный препарат, легочные кровотечения, спонтанный пневмоторакс, энфизема легких, бронхиальная астма, протекающая с дыхательной недостаточностью тяжелее II стадии, нарушения мозгового кровообращения (при таком заболевании, как церебральный атеросклероз) и некоторые другие тяжелые состояния. Состояния интоксикации, сопровождаемые повышением температуры тела выше 37,5°C, также являются противопоказанием для проведения небулайзерной терапии[8].
Особенности ингаляторов-небулайзеров
Необходимо понимать, что одной из важнейших характеристик работы небулайзеров является размер микрочастиц, получаемых в ходе расщепления лекарства. От этого показателя зависит глубина проникновения препарата в дыхательные пути и поверхность его контакта со слизистой: чем меньше микрочастицы, тем глубже проникнет лекарство и тем большей будет поверхность лечебного воздействия.
Различают следующие степени дисперсности:
- Аэрозоли низкой дисперсности — 8–10 микрон — оседают в полости рта и носоглотке, где в основном и воздействуют на очаг заболевания.
- Среднедисперсные аэрозоли, имеющие размер 5–8 микрон, воздействуют на гортань и носоглотку, частично достигая трахеи.
- При размере 3–5 микрон частицы лекарства проникают в долевые бронхи, частично седиментация осуществляется также и в трахее.
- Высокодисперсные аэрозоли имеют размер в пределах 1–3 микрон, осаждение их происходит в бронхиолах.
- В самых нижних отделах дыхательных путей — бронхах II порядка и альвеолах — эффективно воздействуют частицы размером 0,5–1 микрон[9].
В некоторых небулайзерах для регуляции данного параметра применяются различные режимы и насадки. Пар, вырабатываемый пароингаляторами, не подлежит данной классификации, поскольку частицы лекарства в его составе находятся в мелко- и крупнокапельном состоянии, имеют размеры от 400 до 100 микрон, воздействуют только на органы верхнего отдела дыхательных путей.
Следующая особенность — размер небулайзерной камеры. Обычно она представляет собой пластиковый стакан, к которому подсоединена трубка для подачи струи воздуха. Пациент вдыхает аэрозоль через специальную маску или загубник. Объем камеры отличается у различных моделей. Но для удобства применения необходимо, чтобы камера небулайзера имела вместимость, позволяющую залить не менее одной дозы препарата. Это даст возможность проводить процедуру без перерывов.
Производительность прибора также важна: чем выше скорость распыления, тем быстрее закончится процедура. Однако скорость не стоит считать преимуществом, поскольку лучшее проникновение препарата наблюдается при более длительной ингаляции. Это связано с тем, что под воздействием лекарства проксимальные дыхательные пути расширяются, так что последующие «порции» препарата имеют возможность более глубокого проникновения. Интенсивность распыления отличается у разных моделей и зависит от мощности, оптимальной можно назвать скорость распыления 0,1 мл/мин.
Как пользоваться компрессорным ингалятором
Небулайзер — лучший ингалятор для домашнего использования, поскольку проведение ингаляции с его применением не требует каких-либо особых навыков. Достаточно в точности выполнять указания из прилагаемой к аппарату инструкции. У разных моделей может различаться комплектация, но последовательность действий приблизительно одинакова:
- Перед процедурой требуется продезинфицировать маску или загубник во избежание передачи инфекции. Обработка осуществляется при помощи 3%-ного раствора перекиси водорода либо посредством кипячения.
- Лекарственное средство необходимо налить в отсек небулайзерной камеры в соответствии с точными рекомендациями лечащего врача.
- При наличии различных режимов выбирается именно тот, который рекомендован врачом.
- Устанавливается насадка.
- Проверяются наличие фильтра и степень его чистоты (фильтр не должен быть серым, иначе его требуется заменить).
- Аппарат подключается к электросети.
- Для начала процедуры необходимо нажать на переключатель.
- При проведении ингаляции дышать нужно в привычном режиме.
- После окончания процедуры все съемные элементы необходимо отсоединить, камеру освободить от остатков лекарства, промыть и высушить.
При использовании небулайзера запрещено применять для ингаляции растворы, не предназначенные для данных целей. К таковым, например, относятся минеральная вода, сиропы от кашля, отвары трав, масляные растворы, растворы супрастина и так далее.
Конечно же, такой полезный медицинский прибор, как небулайзер, нужен не каждой семье. Ведь все подвержены простудным заболеваниям в разной степени. Однако в том случае, если лечащий врач настоятельно рекомендует применение ингаляций, стоит задуматься: не проще ли приобрести хороший домашний ингалятор, чем периодически посещать кабинет физиотерапии.
* Материал не является публичной офертой.